سونوگرافی بارداری؛ سونوگرافی بارداری آزمایشی است که از امواج صوتی با فرکانس بالا برای تصویربرداری از نوزاد در حال رشد و همچنین اندام های تناسلی مادر استفاده می کند. میانگین تعداد این آزمایش ها در هر بارداری متفاوت است.
این آزمایش میتواند به نظارت بر رشد طبیعی جنین و بررسی مشکلات احتمالی کمک کند. همراه با این آزمایش استاندارد، تعدادی سونوگرافی پیشرفته تر وجود دارد - از جمله سونوگرافی سه بعدی، سونوگرافی 4 بعدی، و اکوکاردیوگرافی جنین که این آزمایش با جزئیات به قلب جنین نگاه می کند.
دلایل انجام سونوگرافی بارداری
این آزمایش به دلایل مختلفی در دوران بارداری قابل استفاده است. پزشک شما همچنین ممکن است در صورت تشخیص مشکل در آزمایش قبلی یا آزمایش خون، آزمایش های بیشتری را تجویز کند. این آزمایش ممکن است به دلایل غیرپزشکی نیز انجام شود، مانند تولید تصاویر برای والدین یا تعیین جنسیت نوزاد. در حالی که فناوری اولتراسوند هم برای مادر و هم برای کودک بیخطر است، پزشکان مراقبتهای بهداشتی از استفاده از این آزمایش در زمانی که هیچ دلیل یا فایدهای پزشکی وجود ندارد، منع میکنند.
سونوگرافی بارداری یک روش غیرتهاجمی است که به پزشکان کمک میکند تا وضعیت سلامت مادر و جنین را بررسی کنند. این آزمایش در طول بارداری برای اهداف مختلف انجام میشود که در زیر برخی از دلایل انجام سونوگرافی بارداری آورده شده است.
تأیید بارداری: سونوگرافی میتواند بارداری را تأیید کند و مشخص کند که جنین در داخل رحم قرار دارد یا خارج از آن (بارداری خارج از رحم).
تعیین سن بارداری و تاریخ تولد: سونوگرافی میتواند سن دقیق بارداری را با توجه به اندازهگیریهای خاصی از جنین تعیین کند و تاریخ تقریبی زایمان را پیشبینی کند.
بررسی ضربان قلب جنین: با سونوگرافی میتوان ضربان قلب جنین را شنید و از سلامت آن مطمئن شد.
تشخیص مشکلات و اختلالات جنینی: سونوگرافی میتواند به شناسایی مشکلاتی مانند نقصهای مادرزادی، اختلالات کروموزومی و ناهنجاریهای ساختاری کمک کند.
بررسی وضعیت جفت و مایع آمنیوتیک: وضعیت جفت و مقدار مایع آمنیوتیک (مایعی که جنین در آن شنا میکند) نیز از طریق سونوگرافی ارزیابی میشود.
تعیین تعداد جنینها: اگر بارداری دوقلو یا چندقلو باشد، سونوگرافی میتواند به شناسایی تعداد جنینها کمک کند.
شناسایی مشکلات در رحم مادر: سونوگرافی به شناسایی مشکلاتی مانند فیبروم، پولیپ یا مشکلات رحمی دیگر که ممکن است بر بارداری تأثیر بگذارند، کمک میکند.
ارزیابی رشد جنین: در طول بارداری، سونوگرافی به پزشک کمک میکند تا رشد جنین را تحت نظر بگیرد و مطمئن شود که جنین به درستی در حال رشد است.
کنترل وضعیت سلامتی مادر و جنین در بارداریهای پرخطر: برای مادرانی که بارداری پرخطر دارند (مثل مادران مبتلا به بیماریهای مزمن، سابقه سقط مکرر یا مشکلات پزشکی دیگر)، سونوگرافی میتواند به نظارت دقیقتری بر روند بارداری کمک کند.
سونوگرافیها معمولاً در سه مرحله اصلی بارداری انجام میشوند: در ابتدای بارداری (برای تأیید بارداری و تعیین تاریخ تولد)، در هفتههای میانه بارداری (برای بررسی جنین و وضعیت رحم) و در اواخر بارداری (برای ارزیابی رشد و وضعیت جنین و جفت).
اهمیت سونوگرافی بارداری در مرکز الوند
مرکز الوند یکی از مراکز معتبر در ارائه خدمات سونوگرافی بارداری است. این مرکز با استفاده از تجهیزات پیشرفته و تیم متخصص، خدمات سونوگرافی را با دقت بالا و در محیطی آرام و امن ارائه میدهد. برخی از دلایل اهمیت سونوگرافی بارداری در این مرکز عبارتند از:
دقت و فناوری پیشرفته: مرکز الوند از دستگاههای سونوگرافی با فناوری روز استفاده میکند که تصاویر بسیار دقیقی از جنین و وضعیت بارداری به پزشکان ارائه میدهند. این دستگاهها قادر به انجام سونوگرافیهای سهبعدی و چهاربعدی نیز هستند که میتوانند جزئیات بیشتری از جنین نشان دهند.
تجربه و تخصص پزشکان: پزشکان و متخصصان سونوگرافی در مرکز الوند دارای تجربه و تخصص کافی در زمینه بارداری هستند. این پزشکان قادرند تشخیصهای دقیقی ارائه دهند و هر گونه نگرانی یا مشکل را به سرعت شناسایی کنند.
محیط آرام و حرفهای: یکی از مزیتهای این مرکز، ایجاد محیطی آرام و حرفهای برای مادران باردار است. این امر باعث میشود که مادران بتوانند با آرامش بیشتری در حین سونوگرافی و دریافت نتایج آن حضور داشته باشند.
مشاورههای بعد از سونوگرافی: در صورت نیاز به بررسیهای بیشتر یا اقدامات درمانی، پزشکان مرکز الوند به مادران مشاورههای لازم را ارائه میدهند. این مشاورهها میتوانند شامل پیشنهادات برای مراقبتهای بیشتر یا ارزیابیهای اضافی باشند.
زمانهای معمول انجام سونوگرافی در دوران بارداری
اولین سونوگرافی: معمولاً بین هفتههای ۶ تا ۸ بارداری برای تأیید بارداری و بررسی سلامت جنین انجام میشود.
دومین سونوگرافی: بین هفتههای ۱۸ تا ۲۲ بارداری برای بررسی آناتومی جنین و وضعیت سلامتی.
سونوگرافی سهبعدی یا چهاربعدی: در بعضی مواقع برای مشاهده دقیقتر و با جزئیات بیشتر صورت و بدن جنین در دوران بارداری انجام میشود.
در سه ماهه اول بارداری
در سه ماهه اول بارداری (هفته اول تا دوازدهم)، این آزمایش ممکن است برای موارد زیر انجام شود:
بارداری را تایید کنید
ضربان قلب جنین را بررسی کنید
سن حاملگی نوزاد را تعیین کنید و تاریخ زایمان را تخمین بزنید
چندقلو بودن را بررسی کنید
جفت، رحم، تخمدان ها و دهانه رحم را بررسی کنید
تشخیص حاملگی خارج از رحم (زمانی که جنین به رحم نمی چسبد) یا سقط جنین
به دنبال هر گونه رشد غیر طبیعی در جنین باشید
اگر سوالی در مورد ماموگرافی یا سونوگرافی دارید ویا پزشک برایتان ماموگرافی یا سونوگرافی تجویز کرده است
می توانید با ما در مرکز سونوگرافی و ماموگرافی الوند در تماس باشید.
در سه ماهه دوم و سوم بارداری
در سه ماهه دوم (هفته 12 تا 24) و سه ماهه سوم (هفته 24 تا 40 یا تولد)، این آزمایش ممکن است برای موارد زیر انجام شود:
نظارت بر رشد و وضعیت جنین (بریک، عرضی، سفالیک یا بهینه)
تعیین جنسیت کودک
بارداری چند قلو را تایید کنید
برای بررسی مشکلاتی مانند جفت سرراهی (زمانی که جفت دهانه رحم را می پوشاند) و جدا شدن جفت (زمانی که جفت قبل از زایمان از رحم جدا می شود) به جفت نگاه کنید.
بررسی ویژگی های سندرم داون (به طور معمول بین 13 تا 14 هفته انجام می شود)
ناهنجاری های مادرزادی یا نقایص مادرزادی را بررسی کنید
جنین را از نظر ناهنجاری های ساختاری یا مشکلات جریان خون بررسی کنید
سطح مایع آمنیوتیک را کنترل کنید
تعیین کنید که آیا جنین اکسیژن کافی دریافت می کند یا خیر
تشخیص مشکلات مربوط به تخمدان ها یا رحم، مانند تومورهای بارداری
اندازه گیری طول دهانه رحم
آزمایشات دیگر مانند آمنیوسنتز را راهنمایی کنید
تایید مرگ داخل رحمی
چگونه برای سونوگرافی آماده شویم
در طول این آزمایش در اوایل بارداری، ممکن است لازم باشد مثانه پر داشته باشید تا تکنسین تصویر واضحی از جنین و اندام های تناسلی شما بگیرد. شما باید یک ساعت قبل از این آزمایش برنامه ریزی شده دو تا سه لیوان آب بنوشید. شما نباید قبل از این آزمایش ادرار کنید، بنابراین با مثانه پر به قرار ملاقات خود می رسید.
در طول سونوگرافی چه اتفاقی می افتد
در طول این آزمایش، شما روی میز معاینه یا تخت دراز می کشید. یک تکنسین ژل مخصوصی را روی شکم و ناحیه لگن شما اعمال می کند. این ژل بر پایه آب است، بنابراین نباید اثری روی لباس یا پوست شما باقی بگذارد. ژل کمک می کند امواج صوتی به درستی حرکت کنند. بعد، تکنسین یک گرز کوچک به نام مبدل را روی شکم شما قرار می دهد. آنها مبدل را حرکت می دهند تا تصاویر سیاه و سفید را روی صفحه اولتراسوند ثبت کنند. تکنسین ممکن است تصویر روی صفحه را نیز اندازه گیری کند. ممکن است از شما بخواهند که در حین گرفتن عکس حرکت کنید یا نفس خود را حبس کنید. سپس تکنسین بررسی می کند که آیا تصاویر لازم گرفته شده است یا خیر. سپس، تکنسین ژل را پاک می کند و می توانید مثانه خود را خالی کنید.
انواع سونوگرافی بارداری
در صورت نیاز به تصویر دقیقتر، ممکن است از تکنیکهای پیشرفتهتر استفاده شود. اگر پزشک در طول آزمایش شما مشکلی را تشخیص داد، ممکن است اطلاعات لازم برای تشخیص را به پزشک بدهد.
سونوگرافی ترانس واژینال
آزمایش ترانس واژینال ممکن است برای ایجاد تصویر واضح تر انجام شود. این آزمایش بیشتر در مراحل اولیه بارداری استفاده می شود، زمانی که گرفتن یک تصویر واضح ممکن است دشوارتر باشد. برای این آزمایش، یک پروب سونوگرافی کوچک به داخل واژن وارد می شود. در حین ثبت تصاویر، کاوشگر در پشت واژن قرار می گیرد.
سونوگرافی سه بعدی
برخلاف آزمایش دو بعدی سنتی، آزمایش سه بعدی به پزشک اجازه می دهد تا عرض، ارتفاع و عمق جنین و اندام های شما را ببیند. این آزمایش می تواند به ویژه در تشخیص هر گونه مشکل مشکوک در دوران بارداری مفید باشد. آزمایش سه بعدی همان روش آزمایش استاندارد را دنبال می کند، اما از پروب و نرم افزار خاصی برای ایجاد تصویر سه بعدی استفاده می کند. همچنین نیاز به آموزش ویژه برای تکنسین دارد، بنابراین ممکن است به طور گسترده در دسترس نباشد.
مقالات پیشنهادی:
سونوگرافی سینه چیست و چرا انجام می شود؟
سونوگرافی غربالگری دوم
سونوگرافی 4 بعدی
آزمایش 4 بعدی را می توان آزمایش سه بعدی پویا نیز نامید. برخلاف سایر آزمایش ها، آزمایش 4 بعدی یک فیلم متحرک از جنین ایجاد می کند. تصویر بهتری از صورت و حرکات کودک ایجاد می کند. همچنین هایلایت ها و سایه ها را بهتر ثبت می کند. این آزمایش مشابه سایر آزمایش ها اما با تجهیزات مخصوص انجام می شود.
انواع اسکن در دوران بارداری
مطمئناً انواع مختلفی از سونوگرافی در دوران بارداری وجود دارد که هر کدام در مراحل مختلف و برای اهداف مختلف انجام می شوند. این اسکن ها طیف وسیعی از عملکردها را انجام می دهند، از جمله ارزیابی احتمال سندرم داون، تخمین خطر زایمان زودرس و رسیدگی به نگرانی های مختلف دیگر مربوط به بارداری. مرکز پیشرفته ما سونوگرافی 3 بعدی/4 بعدی را ارائه می دهد و دنیای کودک شما را قابل مشاهده می کند. قرار ملاقات خود را امروز برنامه ریزی کنید تا نگاهی اجمالی به چیزهای خارق العاده داشته باشید.
اسکن بارداری زودهنگام یا قرار ملاقات (8 تا 11 هفته)
این اسکن یک هدف دوگانه دارد: اول، وجود حاملگی را تأیید می کند و تاریخ زایمان تخمینی را ارائه می دهد. در طول این اسکن، ضربان قلب جنین به طور معمول تشخیص داده می شود و به والدین باردار اطمینان می دهد. علاوه بر این، دانستن اطلاعات جنین از طریق این اسکن قبل از انجام آزمایش غیر تهاجمی قبل از تولد، که خطر ابتلا به سندرم داون را ارزیابی می کند، بسیار مهم است. اسکن به صورت خارجی بر روی شکم انجام می شود، اما در موارد خاص، ممکن است اسکن داخلی برای افزایش اطلاعات و وضوح لازم باشد.
اسکن شفافیت نوکال (11-14 هفته)
اسکن شفافیت نوکال، که بین هفته های 11 تا 14 بارداری انجام می شود، یک آزمایش مهم برای بررسی سلامت کودک شما است. در طول این اسکن، یک تکنسین مخصوص آموزش دیده از اولتراسوند برای اندازه گیری ضخامت فضای کوچک در پشت گردن کودک شما استفاده می کند. این اندازه گیری به ارزیابی خطر برخی شرایط ژنتیکی مانند سندرم داون کمک می کند. این یک روش بی خطر و بدون درد است که به کودک شما آسیب نمی رساند. نتایج می تواند اطلاعات ارزشمندی را در مورد سلامت کودک در اختیار شما قرار دهد و به شما امکان می دهد در مورد بارداری خود تصمیمات آگاهانه بگیرید. این یک گام مهم در تضمین رفاه هم شما و هم کودکتان است.
اسکن ناهنجاری اولیه (14 تا 18 هفته)
اسکن ناهنجاری اولیه، که بین هفته های 14 تا 18 بارداری انجام می شود، معاینه مهم دیگری برای کودک در حال رشد شما است. در طول این اسکن، یک ارائه دهنده مراقبت های بهداشتی ماهر از سونوگرافی برای مشاهده دقیق اندام ها، استخوان ها و رشد کلی کودک شما استفاده می کند. آنها بررسی می کنند تا مطمئن شوند همه چیز همانطور که باید در حال رشد است. این اسکن به شناسایی هر گونه مشکل احتمالی در مراحل اولیه کمک می کند، بنابراین در صورت وجود هر گونه نگرانی، تیم مراقبت های بهداشتی شما می توانند مراقبت و پشتیبانی مناسب را ارائه دهند. این یک روش بی خطر و بدون درد است و به شما این فرصت را می دهد که پیشرفت کودک خود را ببینید و مطمئن شوید که او سالم است و به خوبی رشد می کند. این اسکن بخش مهمی از مراقبت از شما و کودکتان در دوران بارداری است.
اسکن آنومالی جنین (هفته ۱۸ تا ۲۴)
اسکن ناهنجاری زودهنگام، که معمولاً بین 19 تا 22 هفته انجام می شود، یک معاینه جامع از سر تا پا را از نوزاد شما ارائه می دهد و اطمینان حاصل می کند که همه چیز همانطور که برای این مرحله از بارداری انتظار می رود در حال پیشرفت است. این اسکن است که در صورت وجود بیشتر مشکلات احتمالی شناسایی می شود. در صورت بروز هر گونه نگرانی، کارشناسان پزشکی جنین برای کسب اطلاعات بیشتر دقیق تر میشوند. مشاوران ماهر در ارزیابی طبیعی بودن مغز و قلب جنین مهارت دارند، توضیحات، پیامدها و ارجاع به متخصصانی مانند متخصص قلب جنین را در صورت نیاز به همراه مشاوره حمایتی در مورد گزینه های شما ارائه می دهند. علاوه بر این، این اسکن موقعیت جفت و جریان خون از طریق آن را ارزیابی می کند که به شکل گیری برنامه های مدیریت بارداری آینده کمک می کند. علاوه بر این، با اندازهگیری طول دهانه رحم با استفاده از اسکن داخلی، خطر زایمان زودرس را پیشبینی می کنند. این معاینه کامل بهترین مراقبت و رفاه را برای شما و کودکتان در طول بارداری تضمین می کند.
اسکن رشد 24 هفته به بعد
اسکن رشد، که معمولاً از هفته 24 به بعد انجام می شود، یک سونوگرافی ویژه است که نحوه رشد کودک در داخل شکم شما را بررسی می کند. این کمک می کند مطمئن شوید که کودک شما تمام مواد غذایی مورد نیاز خود را دریافت می کند و با سرعتی سالم رشد می کند. در طول این اسکن، ارائهدهنده مراقبتهای بهداشتی بخشهای مختلف بدن کودک شما مانند سر، شکم و پاها را اندازهگیری میکند تا ببیند آیا آنطور که باید رشد میکند یا خیر. این اسکن همچنین میزان مایع آمنیوتیک اطراف نوزاد و موقعیت جفت را بررسی می کند. این یک راه مهم برای اطمینان از سالم بودن و رشد کودک شما در طول بارداری است.
اسکن سه بعدی: برای هر اسکن موجود است
در طول هر یک از اسکنهایی که قبلاً ذکر شد، امکان اسکن سه بعدی از کودک شما نیز وجود دارد. با این حال، کیفیت این تصاویر سه بعدی به عوامل مختلفی مانند موقعیت نوزاد، محل جفت، بند ناف، مقدار مایع آمنیوتیک و ضخامت بافت های مادر بستگی دارد. علاوه بر این، همراه با اسکن ها، ارائه دهنده مراقبت های بهداشتی شما ممکن است آزمایش خون را برای غربالگری شرایطی مانند سندرم داون و سایر ناهنجاری های کروموزومی توصیه کند.
این آزمایشات خون شامل تست غربالگری ترکیبی سه ماهه اول است که ترکیبی از آزمایش خون برای نشانگرهای بیوشیمیایی با اسکن شفافیت نوکال است و تست چهارگانه که نشانگرهای بیوشیمیایی را با اسکن ناهنجاری که بین 14 تا 20 هفته انجام می شود ترکیب می کند.
علاوه بر این، یک گزینه پیشرفته به نام تست DNA جنین وجود دارد، به ویژه آزمایش غیر تهاجمی قبل از تولد مانند تست هارمونی. این آزمایش از 10 هفته به بعد در دسترس است، اما مهم است که قبل از انجام این روش اسکن کنید. این آزمایش ها اطلاعات ارزشمندی در مورد سلامت و رشد کودک شما ارائه می دهند و تصویری جامع از پیشرفت بارداری به شما ارائه می دهند.
اکوکاردیوگرافی جنین
اکوکاردیوگرافی جنین در صورتی انجام می شود که پزشک مشکوک باشد که کودک شما ممکن است نقص مادرزادی قلب داشته باشد. این آزمایش ممکن است مانند آزمایش های معمول بارداری انجام شود، اما ممکن است تکمیل آن بیشتر طول بکشد. تصویری عمیق از قلب جنین می گیرد - تصویری که اندازه، شکل و ساختار قلب را نشان می دهد. این آزمایش همچنین به پزشک شما نگاهی به عملکرد قلب کودک شما می دهد که می تواند در تشخیص مشکلات قلبی مفید باشد.
سونوگرافی بارداری؛ سونوگرافی زنان و زایمان یا سونوگرافی بارداری
در دوران بارداری باید سونوگرافی انجام دهید. اینها اجباری نیستند، اما برای نظارت بر بارداری طبیعی و غربالگری برای برخی بیماری ها مهم هستند. در بلژیک، در صورت لزوم، به دلایل نظارت عمیق پزشکی، میتوانید هزینه 3 یا بیشتر سونوگرافی را بازپرداخت کنید.
زمانهای مناسب برای انجام سونوگرافی
زمانبندی انجام سونوگرافی بارداری بستگی به وضعیت بارداری و هدف خاص از سونوگرافی دارد. معمولاً سونوگرافیهای اصلی در دوران بارداری به شرح زیر انجام میشود.
- هفته 6-7: برای تایید بارداری و بررسی تعداد جنینها.
- هفته 11-14:برای غربالگری آنومالی و بررسی احتمال اختلالات کروموزومی.
- هفته 18-22:برای بررسی ساختارهای آناتومیکی جنین و بررسی سلامتی آن.
- هفته 30-32: برای بررسی رشد جنین و موقعیت آن در رحم.
سونوگرافی زنان و زایمان، اولین تصاویر بارداری
سونوگرافی سه ماهه اول به طور ایده آل در حدود هفته 12-13 بارداری انجام می شود. این معاینه به شما این امکان را می دهد که برای اولین بار جنین خود را ببینید، ضربان قلب او را بشنوید و حرکاتش را از قبل مشاهده کنید. امکان تعیین تاریخ بارداری و محاسبه تاریخ فرضی زایمان شما وجود خواهد داشت. آزمایش های غربالگری را می توان انجام داد و به دست آوردن اطلاعات دقیق بسیار سریع امکان پذیر می شود.
سونوگرافی مورفولوژیکی، نگاه دوم
سونوگرافی دوم بین هفته 20 تا 22 بارداری انجام می شود. می توانید دست ها، پاها، صورتش را بهتر تجسم کنید... سونوگرافی می تواند از طبیعی بودن اندام هایش اطمینان حاصل کند، رشد او را ارزیابی کند، حرکاتش را مشاهده کند، میزان مایع آمنیوتیک، موقعیت جفت را بررسی کند. و همچنین در صورت تمایل جنسیت او را شناسایی کنید.
یک سونوگرافی دیگر، چرا؟
سونوگرافی سه ماهه سوم، در حدود هفته 30-32، می تواند وضعیت جنین را تشخیص دهد - سر به پایین، بریچ یا عرضی. همچنین برای نظارت بر رشد کودک آینده شما، تخمین وزن آن، بررسی اندام های جنین و مشخص کردن مشاهدات سه ماهه دوم استفاده می شود. جزئیات بهتر برجسته می شوند و گاهی اوقات می توان موهای او را دید، هر انگشت را تشخیص داد یا حتی چهره او را بهتر دید.
برخی شرایط خاص (مشکلات رشد جنین، بارداری دوقلو و غیره) نیاز به نظارت دقیق و انجام سونوگرافی هر هفته دارند.
با توجه به تجهیزات پیچیده، سونوگرافی در کلینیک سونوگرافی زنان و زایمان و جنین در طبقه همکف انجام می شود. برای گرفتن نوبت باید نسخه ای از پزشک یا متخصص زنان خود داشته باشید.
می توان همراهی کرد. اما اگر تعداد همراهان زیاد باشد یا بچه های خردسال باشند، شرایط معاینه کمتر است و پدر آینده به طور کامل شرکت نمی کند.
مزایای سونوگرافی بارداری
سونوگرافی بارداری مزایای زیادی دارد.
بدون درد و ایمن: این روش غیرتهاجمی است و بدون استفاده از اشعه مضر انجام میشود.
ارزیابی رشد جنین: سونوگرافی به پزشک کمک میکند تا رشد جنین را ارزیابی کرده و هرگونه مشکل را شناسایی کند.
تشخیص مشکلات به موقع:بسیاری از مشکلات و اختلالات جنینی میتوانند در مراحل اولیه بارداری شناسایی شوند که در صورت تشخیص زودهنگام، درمانهای مناسبی انجام خواهد شد.
آرامش برای مادر: دیدن تصویر جنین در سونوگرافی میتواند برای مادر احساس امنیت و آرامش به همراه داشته باشد و او را از نگرانیهای مرتبط با سلامت جنین مطمئن کند.
نکات مهم در مورد سونوگرافی بارداری
پیگیری دقیق زمانبندی: برای دستیابی به بهترین نتایج، انجام سونوگرافیها در زمانهای مشخص و توصیهشده توسط پزشک ضروری است.
تشخیصهای غلط: در برخی مواقع، نتایج سونوگرافی ممکن است نیاز به تایید و پیگیری مجدد داشته باشد. بهعنوانمثال، برخی از اختلالات ممکن است در سونوگرافی شناسایی نشوند یا بهطور غلط تشخیص داده شوند.
نیاز به آمادهسازی: در بعضی مواقع، برای انجام سونوگرافی باید مثانه پر باشد یا توصیههایی خاص به مادر داده شود تا تصویر دقیقتری حاصل شود.
مشاوره پزشکی:هرگونه سوال یا نگرانی در مورد نتایج سونوگرافی باید با پزشک در میان گذاشته شود. پزشک میتواند نتایج را بهطور کامل توضیح دهد و در صورت نیاز، اقدامات بعدی را توصیه کند.
مراحل و روند انجام سونوگرافی بارداری
فرایند انجام سونوگرافی بارداری معمولاً مراحل سادهای دارد. در ابتدا، پزشک یا تکنسین سونوگرافی از مادر میخواهد که بر روی تخت دراز بکشد و شکم او را با ژل مخصوصی پوشش دهد. سپس پروب دستگاه سونوگرافی را روی شکم قرار داده و تصاویر مورد نیاز بهوسیله امواج صوتی ثبت میشود. در صورتی که سونوگرافی ترانسواژینال لازم باشد، یک پروب کوچکتر به داخل واژن وارد میشود تا تصاویری دقیقتر ایجاد کند.
در حین انجام سونوگرافی، معمولاً والدین قادر به مشاهده تصاویر جنین هستند و میتوانند به وضوح وضعیت جنین را مشاهده کنند. مدت زمان انجام سونوگرافی معمولاً بین 15 تا 30 دقیقه متغیر است.
ایمنی سونوگرافی بارداری
سونوگرافی بارداری به طور عمومی روشی ایمن و بدون خطر برای مادر و جنین است. برخلاف اشعه ایکس، سونوگرافی از اشعه استفاده نمیکند و امواج صوتی به بافتهای بدن آسیب نمیرسانند. با این حال، مانند هر روش پزشکی دیگری، باید از سونوگرافی تنها در صورت نیاز استفاده کرد و از تکرار بیمورد آن پرهیز شود.
نکات مهم در مورد سونوگرافی بارداری
سونوگرافی بارداری به عنوان یک ابزار تشخیصی بسیار مفید است، اما نتایج آن ممکن است همیشه دقیق نباشد. برخی از مشکلات جنینی ممکن است در سونوگرافیهای معمولی شناسایی نشوند و نیاز به آزمایشات بیشتر داشته باشند.
تشخیص جنسیت جنین به طور معمول از هفته 18 بارداری امکانپذیر است، اما این اطلاعات ممکن است در برخی موارد دقیق نباشد.
سونوگرافی تنها یک ابزار تصویربرداری است و نباید به عنوان تنها روش برای تشخیص مشکلات بارداری یا جنینی در نظر گرفته شود. در کنار سونوگرافی، آزمایشهای دیگر مانند آزمایشهای خون و ادرار نیز برای ارزیابی سلامت مادر و جنین مورد نیاز است.
سونوگرافی بارداری یک ابزار ارزشمند و ایمن برای نظارت بر سلامت مادر و جنین در طول دوران بارداری است. این روش میتواند به شناسایی مشکلات بالقوه، تعیین تاریخ دقیق تولد، و ارزیابی رشد و توسعه جنین کمک کند. با پیشرفت تکنولوژی، دقت و کیفیت تصاویر سونوگرافی نیز به طور قابل توجهی افزایش یافته است، به طوری که والدین و پزشکان میتوانند اطلاعات بهتری برای مراقبتهای بهتر در اختیار داشته باشند.
انواع سونوگرافی
سونوگرافی دو بعدی: تصویر سیاه و سفید. مایعات در ساختارهای سیاه و جامد مانند استخوان به رنگ سفید و ساختارهای میانی مانند ماهیچه ها به رنگ خاکستری ظاهر می شوند.
سونوگرافی سه بعدی: به طور سیستماتیک انجام نمی شود، بستگی به نیازهای پزشکی، شرایط معاینه و خواسته های شما دارد. این تصاویر اغلب با رنگ های اخرایی رنگ می شوند.
اولتراسوند در 4 بعد: مربوط به همین تصویر حجمی در حال حرکت است.
در مورد چیست؟
معاینه با کاوشگری انجام می شود که پزشک روی شکم شما حرکت می کند. با این کار با کمک سونوگرافی تصویر بارداری بدون هیچ خطری برای جنین به دست می آید.
قبل از امتحان
مثانه شما ممکن است خالی باشد مگر اینکه از شما خواسته شود آن را پر کنید. در این صورت 1/2 لیتر آب (تقریباً یک ساعت قبل از معاینه) کافی است.
قبل از سونوگرافی از مرطوب کننده روی معده استفاده نکنید (این کار باعث کاهش عبور سونوگرافی و در نتیجه کاهش کیفیت تصویر می شود).
شما باید سوراخ های ناف خود را بردارید زیرا می توانند به پروب های اولتراسوند آسیب برسانند و مانع از انجام آزمایش روان شوند.
آزمون چگونه برگزار می شود؟
معاینه کاملا بدون درد است.
پروب پس از استفاده از ژل روی شکم قرار می گیرد تا انتشار و دریافت اولتراسوند را تسهیل کند.
بعد از امتحان
قرار نیست پیش بینی خاصی در نظر گرفته شود.
سه سونوگرافی اجباری در مراحل مختلف بارداری امکان پیگیری تکامل جنین و نظارت بر ناهنجاری های احتمالی را فراهم می کند.
سونوگرافی مراحل مهمی در دوران بارداری است. آنها می توانند توسط متخصص زنان و زایمان، سونوگرافیک و همچنین توسط ماماها در بیمارستان ها یا مراکز پزشکی انجام شوند. این معاینه پزشکی که با امواج صوتی، اولتراسوند انجام می شود، حدود سی دقیقه طول می کشد، کاملاً بدون درد و بدون خطر برای مادر و نوزاد است.
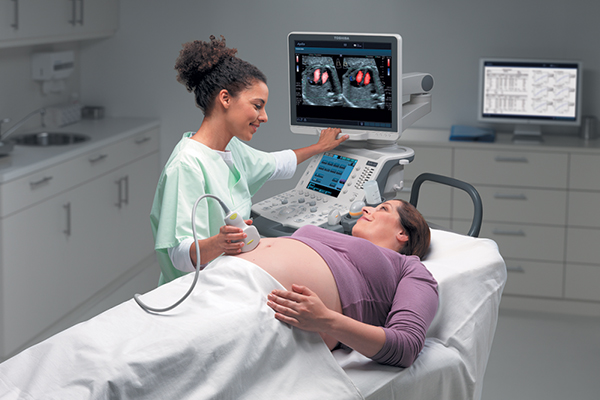
اولین سونوگرافی: تعیین تاریخ بارداری
در سه ماهه اول بارداری، بین هفته یازدهم و سیزدهم آمنوره (SA*) انجام می شود. این لحظه مشتاقانه منتظر والدینی است که می توانند فرزند آینده خود را با چشمان خود لمس کنند، اما همچنین فرصتی برای پدر برای اولین تماس واقعی با نوزادش است.
این سونوگرافی که معمولاً سونوگرافی تاریخ گذاری نامیده می شود، به لطف یک اندازه گیری دقیق: طول جمجمه-دمی، تاریخ شروع بارداری را در عرض چند روز ممکن می سازد. این اندازه جنین از بالای جمجمه تا پایین باسن است. دکتر ژیل گرانژ، متخصص زنان و زایمان، توضیح می دهد:
در اولین سونوگرافی، تعداد جنین ها را بررسی می کنیم، اگر زنده است، اندازه آن چقدر است و آیا ناهنجاری وجود دارد. برای تعیین جنسیت هنوز خیلی زود است. »
با این حال، در طول این سونوگرافی می توان عوارضی مانند سقط جنین یا حاملگی خارج از رحم را تشخیص داد.
در طول معاینه، پزشک آنچه را که تخمک نامیده میشود در رحم مشاهده میکند (ما از کیسه تخمکگذاری یا حاملگی صحبت میکنیم). حاوی جنین است و فعالیت قلبی ثبت می شود. با این حال، گاهی اوقات تخمک خالی است، این تخمک شفاف نامیده می شود، هیچ فعالیت قلبی وجود ندارد. یکی از علل سقط جنین است.
مقدار مایع آمنیوتیک نیز مانند اندام های جنین که تک تک بررسی می شود، بررسی می شود، اما در سونوگرافی دوم است که می توانیم دقیقاً تعیین کنیم که آیا ناهنجاری مورفولوژیکی وجود دارد یا خیر.
مقالات پیشنهادی:
فیبروسکن چیست؟
الاستوگرافی با سونوگرافی چیست؟
سونوگرافی تشخیص جنسیت
سونوگرافی دوم: مورفولوژی
این سونوگرافی در سه ماهه دوم بارداری و در حدود هفته 22 (ماه پنجم) انجام می شود.
جنین پس از آن حدود 25 سانتی متر است. اکنون نوزاد به اندازهای بزرگ است که دیده شود، اما هنوز به اندازهای کوچک است که والدین میتوانند تمام بدن کودک خود را در صفحه اولتراسوند ببینند.
پزشک رشد نوزاد، به ویژه محیط جمجمه، محیط شکم یا طول استخوان ران را کنترل می کند. او همچنین محل جفت و مایع آمنیوتیک را بررسی می کند. به لطف تکامل اندازه، ما می توانیم به راحتی یک ناهنجاری مورفولوژیکی را تشخیص دهیم.
بالاخره در این سونوگرافی دوم خیلی ها منتظر او هستند: فاش شدن جنسیت نوزاد! از آنجایی که هیچ الزامی ندارد، می توانید تا روز زایمان منتظر بمانید تا جنسیت کودک خود را بدانید. در این صورت، قبل از شروع معاینه، آن را برای اسکنر اولتراسوند روشن کنید.
سومین سونوگرافی: آخرین ارزیابی قبل از تولد
باید حدود 32 SA (پایان هفتم، آغاز ماه هشتم) برگزار شود.
"این تاییدی است به ویژه در مورد رشد کودک. موقعیت جفت را در صورت نبودن روی دهانه رحم، میزان مایعات و همچنین ناهنجاری های احتمالی بررسی خواهیم کرد. عروقی که به تدریج شروع می شوند نیز مشاهده می شوند مانند شریان ها، وریدها یا حتی حالب. »
همچنین روش محاسبه وزنی است که نوزاد هنگام تولد خواهد داشت. با این حال، این یک علم دقیق نیست، زیرا بسته به مقدار مایع، نسبت و موقعیت نوزاد، حدود 15 درصد خطا وجود دارد.
بنابراین، برای دانستن همه چیز در مورد کودک خود، هنوز باید تا روز تولد منتظر بمانید!
متخصصان بهداشت زمان بارداری را بر حسب هفته های آمنوره محاسبه می کنند. نقطه شروع این هفته ها از اولین روز آخرین قاعدگی محاسبه می شود. برخلاف تعداد هفته های بارداری (SG) که "سن" نوزاد را محاسبه می کند. 15 روز این دو اندازه گیری را از هم جدا می کنند، بنابراین اگر در هفته 14 بارداری هستید، در هفته 12 بارداری خواهید بود.
تست اولتراسوند (سونوگرافی) یک روش معاینه بدون درد است که از امواج صوتی برای تجسم نوزاد در رحم یا اندام های داخل شکمی استفاده می کند. سونوگرافی اطلاعات دقیقی را بدون قرار گرفتن در معرض اشعه ایکس به پزشک می دهد.
سه نوع معاینه سونوگرافی وجود دارد: لگن، بارداری و شکم (حفره شکمی).
سونوگرافی چگونه کار می کند؟
سونوگرافی از امواج صوتی برای ایجاد تصاویری از بدن ما استفاده می کند. امواج صوتی را با ابزاری به نام مبدل می فرستد که پزشک شما آن را در دست می گیرد. این امواج صوتی در داخل بدن شما منتشر می شوند و به عقب بازتاب می کنند.مبدل نیز این امواج بازتاب شده را جمع آوری کرده و آنها را به صورت تصویر در یک صفحه نمایش کوچک نمایش می دهد.
مایعات بدن سیاه به نظر می رسند زیرا امواج صوتی را به عقب منعکس نمی کنند. استخوانها سفید به نظر میرسند، زیرا امواج صوتی زیادی را منعکس میکنند. یک دوربین می تواند از این تصاویر عکس بگیرد.
سونوگرافی لگن
سونوگرافی لگن برای بررسی دستگاه تناسلی زنان استفاده می شود. اینکه آیا فیبروم در رحم خود دارید، تومور یا کیست در تخمدانها و وضعیت لولههای فالوپ (مجرای) شما قابل درک است.
برای انجام این آزمایش باید حدود 1 ساعت قبل از معاینه 1 لیتر آب بنوشید. مثانه شما باید در طول معاینه پر باشد، این ممکن است باعث ناراحتی شما شود، اما دید بهتری به پزشک می دهد و در نتیجه احتمال اشتباه را کاهش می دهد. در اتاق معاینه، سونوگرافی با دراز کشیدن به پشت و مالش شکم انجام می شود. با حرکت دادن دستگاهی به نام مبدل بر روی شکم، تصویری به دست می آید، این امکان را به امواج صوتی می دهد تا بهتر به بدن شما پخش شوند، پس از اتمام معاینه، پزشک نتایج شما و تصاویر به دست آمده را در گزارشی به شما می دهد.
مقالات پیشنهادی :
فیبروآدنوم پستان
مرکز سونوگرافی سینه
سونوگرافی ترانس واژینال
در برخی موارد ممکن است نیاز باشد که معاینه سونوگرافی از طریق واژینال انجام شود. در این صورت، پزشک یک مبدل مخصوص ساخته شده را در داخل واژن شما قرار می دهد. با این دستگاه می توان عکس بسیار دقیق تری گرفت. این روش برای معاینه بارداری در 3 ماه اول و برای ارزیابی اندام های تناسلی زنانه استفاده می شود. این یک روش فوق العاده ایمن و بدون درد است.
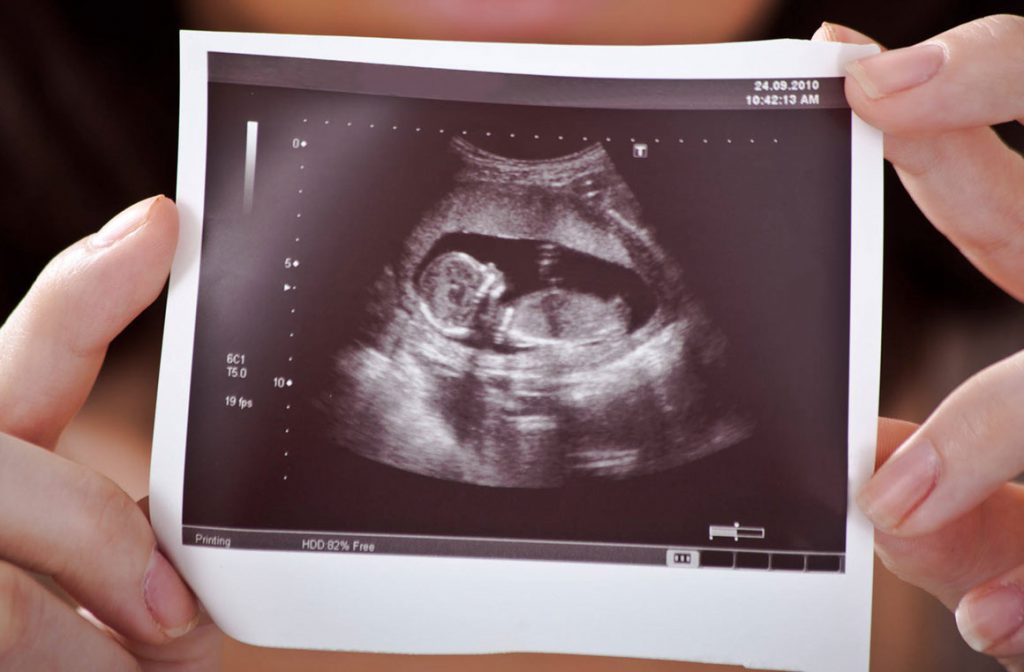
سونوگرافی در بارداری
سونوگرافی بارداری برای پیگیری رشد و تکامل کودک شما انجام می شود.
سونوگرافی در دوران بارداری به دلایل زیر باید در فواصل منظم انجام شود:
- برای تشخیص بارداری جدید
- برای اطلاع از سن نوزاد، یعنی هفته بارداری
- برای اینکه متوجه شوید کودک مشکلی دارد یا خیر
- برای پیگیری رشد کودک
- برای یافتن علت خونریزی واژن، در صورت وجود
- برای اینکه بفهمید کودک شما در رحم در چه موقعیتی قرار دارد.
زمانی که برای سونوگرافی وقت می گیرید، ممکن است نیاز باشد مثانه شما پر باشد، باید 1 لیتر آب 1 ساعت قبل بنوشید. این امر به ویژه در شرایط زیر ضروری است:
- بارداری کمتر از 15 هفته
- اگر در دوران بارداری خونریزی دارید
- اگر قرار است سونوگرافی لگن انجام شود
سونوگرافی با مثانه پر ممکن است ناراحت کننده باشد، اما برای تصویربرداری بهتر ضروری است. وقتی به اتاق معاینه می آیید، باید به پشت دراز بکشید، این روش با مالیدن روی شکم انجام می شود. در طول این فرآیند، می توانید کودک خود را روی صفحه تماشا کنید.
اگر مثانه شما به اندازه کافی پر نیست، باید دوباره آب بنوشید و صبر کنید تا مثانه پر شود. به محض پایان معاینه، پزشک به شما اجازه تخلیه مثانه را می دهد.
ممکن است همسرتان در طول سونوگرافی در کنار شما باشد. می توانید کودک خود را با هم تماشا کنید.
گاهی اوقات ممکن است با سونوگرافی جنسیت کودک خود را مشاهده کنید. کودک شما معمولاً برای این کار باید بیش از 20 هفته سن داشته باشد. موقعیت کودک شما عامل بسیار مهمی در تعیین جنسیت است. گاهی ممکن است نوزاد برای مدت طولانی جنسیت خود را نشان ندهد. اگر نمی خواهید جنسیت کودک خود را بدانید، قبل از معاینه به پزشک خود اطلاع دهید.
اگر می خواهید معاینه سونوگرافی خود را ثبت کنید، از قبل به پزشک خود اطلاع دهید. امروزه امکان ضبط بر روی نوار ویدئویی یا سی دی وجود دارد. همچنین می توانید خود را با دستگاه ضبط ویدیویی که همراه خود دارید ضبط کنید.
سونوگرافی شکم
سونوگرافی شکم روشی است که امکان معاینه اندام های شکم، کبد-طحال-لوزالمعده-کیسه صفرا-کلیه ها-مجاری ادراری-مثانه •'3f مجاری صفراوی را فراهم می کند.
ممکن است لازم باشد یک روز قبل از این معاینه از رژیم غذایی خاصی پیروی کنید. شما باید صبح روز عمل گرسنه برسید، به این معنی که مجاز به خوردن یا نوشیدن چیزی نیستید
هنگامی که شما را به اتاق معاینه می برند، باید روی میز معاینه دراز بکشید و تمام شکمتان نمایان باشد. پس از آن دوباره روی برف اعمال می شود تا امواج صوتی بهتر رد شوند و مبدل دور شکم شما حرکت داده شود و تصویر گرفته شود.
پس از اتمام بررسی، نتایج و عکس های گرفته شده در گزارشی در اختیار شما قرار می گیرد. فقط رادیولوژیست ها این معاینه را انجام می دهند. شما باید گزارشی را که دریافت کرده اید به پزشک معالج ببرید.
خطرات سونوگرافی چیست؟
سونوگرافی حدود 30 سال است که به طور گسترده در سراسر جهان انجام می شود. هیچ عوارض جانبی ای شناخته شده ای وجود ندارد. سونوگرافی لگن و شکم هر دو هیچ آسیبی برای نوزاد ندارد. با این حال، سونوگرافی فقط در صورت لزوم، به ویژه در بارداری، باید انجام شود. درست نیست که بیش از حد لازم و برای مدت طولانی فقط به این دلیل که می خواهید نوزاد خود را ببینید، این کار را انجام دهید.
در معاینات سونوگرافی طولانی مدت، امواج صوتی مورد استفاده ممکن است باعث افزایش دما در بافت ها شود. هیچ آسیبی در این وضعیت وجود ندارد، اما هنوز وضعیت نامطلوبی است.
برخی از محققان گزارش کرده اند که بین سونوگرافی طولانی و مکرر و چپ دست بودن نوزاد (چپ دست) رابطه وجود دارد، اما این اطلاعات تأیید نشد.
مقالات پیشنهادی :
الاستوگرافی چیست؟
الاستوگرافی کبد چیست؟
مزایا و خطرات رادیولوژی
اطلاعات مختصری در مورد سونوگرافی
در کشور ما متخصصین زنان و زایمان برای پیگیری بارداری و بیماری های زنان سونوگرافی لگن و مامایی (مربوط به نوزاد) انجام می دهند. سونوگرافی شکم فقط توسط رادیولوژیست انجام می شود.
از آنجایی که نوزاد در 3 ماه اول بارداری بسیار کوچک است، ارزیابی با سونوگرافی واژینال انجام می شود. سونوگرافی واژینال باعث سقط جنین نمی شود، به کودک شما آسیبی نمی رساند و با نگاه کردن به شکم می توان تصویر بسیار دقیق تری نسبت به سونوگرافی انجام داد.
در ایالات متحده، سونوگرافی فقط 3 بار در پیگیری بارداری انجام می شود: برای تشخیص و تعیین سن واقعی نوزاد در 3 ماه اول بارداری، برای ارزیابی رشد آناتومیکی نوزاد بین 20-24 هفته و در نهایت اندازه و وضعیت نوزاد را در 9 ماهگی ارزیابی کنید.
در ایالات متحده، متخصصان زنان و زایمان تجهیزات سونوگرافی در اتاق معاینه خود ندارند. سونوگرافی حاملگی بخشی از پیگیری بارداری نیست. برای معاینه سونوگرافی بیماران به مراکز ویژه مراجعه می کنند.سونوگرافی توسط تکنسین های این مراکز انجام می شود. با این حال، موارد مشکل ساز با پزشکان مشورت می شود.
سونوگرافی چیست؟
اولتراسوند اسکنی است که از امواج صوتی با فرکانس بالا برای مطالعه ساختارهای داخلی بدن استفاده می کند. امواج صوتی از یک کریستال ارتعاشی در یک اسکنر دستی ساطع می شوند. امواج صوتی منعکس شده یا «پژواک» سپس به یک تصویر دانهدار، دو بعدی (یا گاهی اوقات سه بعدی) روی یک مانیتور تبدیل میشوند.
سونوگرافی در دوران بارداری برای بررسی رشد کودک و کمک به تشخیص هر گونه ناهنجاری مانند سندرم داون استفاده می شود. از آنجایی که این روش نمی تواند تصاویر با کیفیت بالا تولید کند، هر گونه ناهنجاری مشکوک باید با آزمایش های دیگر تأیید شود. اسکن اولتراسوند 100 درصد دقیق نیست، اما مزایای این آزمایش غیر تهاجمی، بدون درد و ایمن بودن آن برای مادر و نوزاد متولد نشده است.
چشم انداز بلند مدت
اتفاق بعدی بستگی به نتایج سونوگرافی شما دارد. توجه داشته باشید که یک نتیجه طبیعی تضمین نمی کند که کودک شما طبیعی است، زیرا برخی از ناهنجاری ها را نمی توان با استفاده از این آزمایش پیدا کرد. اگر ناهنجاری های جنینی تشخیص داده شد، ممکن است برای تایید تشخیص نیاز به آزمایشات بیشتری داشته باشید. این آزمایشات شامل آمنیوسنتز و نمونه برداری از پرزهای کوریونی اختیاری هستند. مزایا، خطرات و عوارض این آزمایشات را قبل از تصمیم گیری در مورد انجام یا عدم انجام آن با پزشک خود در میان بگذارید.
انواع دیگر تست های بارداری
انواع دیگر تست های بارداری که ممکن است به شما پیشنهاد شود عبارتند از:
آمنیوسنتز - مقدار کمی مایع آمنیوتیک با استفاده از یک سوزن باریک که از طریق شکم وارد می شود گرفته می شود. سوزن با کمک اولتراسوند هدایت می شود. نمونه مایع حاوی سلول هایی است که سپس در آزمایشگاه از نظر ناهنجاری های کروموزومی بررسی می شوند. خطر سقط جنین به دنبال آمنیوسنتز حدود یک در 250 است.
نمونه برداری از پرزهای کوریونی - یک سوزن باریک از طریق شکم یا دهانه رحم وارد می شود تا نمونه کوچکی از جفت گرفته شود. سوزن با کمک اولتراسوند هدایت می شود. سپس پرزهای کوریونی در آزمایشگاه از نظر ناهنجاری های کروموزومی مورد آزمایش قرار می گیرند. خطر سقط جنین به دنبال نمونه برداری از پرزهای کوریونیک یک در 100 است.
سونوگرافی معمولی
نتایج آزمایش اولتراسوند اطلاعات مهمی در مورد شما و نوزادتان در اختیار شما و ارائه دهنده مراقبت های بهداشتی قرار می دهد. دقیق ترین راه برای "تاریخ" بارداری، سونوگرافی اولیه است. انجمن متخصصین زنان و زایمان کانادا توصیه می کند که همه زنان دو سونوگرافی انجام دهند: یک سونوگرافی "دوستیابی" در هفته 11-14 و یک سونوگرافی "آناتومیک" بین هفته های 18-20. برای توضیحاتی در مورد اطلاعات جمع آوری شده از این دو نوع سونوگرافی به زیر مراجعه کنید.
مقالات پیشنهادی :
بخش تخصصی تصویربرداری جراحی و ارولوژی
بخش تخصصی بیوپسی
بخش تخصصی تصویر برداری اطفال و نوزادان
بخش تخصصی تصویر برداری کالر داپلر
ارائه دهنده مراقبت های بهداشتی من در تصاویر سونوگرافی به دنبال چه چیزی است؟
سونوگرافی (های) شما اطلاعات مهمی در مورد بسیاری از جنبه های بارداری شما می دهد. این شامل:
تعداد نوزادان
سن حاملگی نوزاد
رشد و نمو نوزاد
آیا اندازه کودک برای سن خود مناسب است یا خیر
اندام های داخلی کودک چگونه در حال رشد هستند
محل جفت
احتمال وجود داشتن یک ناهنجاری ژنتیکی یا دیگر موارد
احتمال حاملگی خارج رحمی یا مولار
نوزاد در چه وضعیتی است
چه مقدار مایع در اطراف نوزاد وجود دارد
بچه چقدر فعاله
سونوگرافی "دوستیابی" چیست؟
سونوگرافی دوستیابی تخمین زدن دقیق از مقدار فاصله شما در بارداری را ارائه می نماید. بسیاری از زنان از زمان دقیق بارداری مطمئن نیستند. سونوگرافی می تواند بر حسب اندازه جنین به شما اطلاع دهد در چندمین هفته بارداری خود هستید. سونوگرافی های دوستیابی زمانی که بین 7 تا 12 هفته انجام می شوند دقیق تر هستند و با اندازه گیری طول تاج تاج جنین محاسبه می شوند. این به طور کلی تاریخ تولد مورد انتظار را در عرض 5 روز پیش بینی می کند.
دانستن اینکه در کجای بارداری خود قرار دارید برای مراقبت های دوران بارداری شما از سه ماهه اول تا زایمان مهم است.
سونوگرافی "آناتومیک" چیست؟
این سونوگرافی اکثرا در سه ماهه دوم بارداری و بین هفته های 18 تا 22 بارداری انجام داده می شود. همانطور که از نام آن پیداست، این نوع سونوگرافی به آناتومی کودک شما نگاه می کند. تعداد جنین ها، سن حاملگی و محل جفت بررسی خواهد شد. سونوگرافی اندازه گیری های زیادی را از جنین شما انجام می دهد تا هر گونه ناهنجاری را بررسی کند. تصاویر برای مشاهده رشد مغز، صورت، قلب، ستون فقرات، قفسه سینه، اندامهای اصلی، پاها و دستهای کودک شما گرفته میشود. موقعیت جفت و عروق بند ناف شما بررسی می شود.اگر در معرض خطر بالای ناهنجاری های جنینی هستید، سونوگرافی آناتومیک را می توان در اوایل بارداری (هفته های 11-16) انجام داد. اگر جنسیت کودک در طول سونوگرافی مشخص شود، شما حق دارید این اطلاعات را درخواست کنید.
در اولین سونوگرافی چه چیزی را باید انتظار داشت؟
زمانی که شما در هفته هفتم یا هشتم بارداری هستید، طول جنین شما تنها حدود دو سانتی متر است. برای اینکه دید کافی از رحم و جنین خود داشته باشید، سونوگرافی تعیین تاریخ به صورت ترانس واژینال انجام می شود. این بدان معنی است که سونوگرافی به صورت داخلی، به معنای واقعی کلمه از طریق واژن انجام می شود. سونوگرافی ترانس واژینال می تواند کمی ناراحت کننده باشد، اما دردناک نیست. بسیاری می گویند که نسبت به معاینه زنان که از اسپکولوم استفاده می کند کمتر تهاجمی است.
برای انجام سونوگرافی واژینال ، دکترزنان و زایمان یا فناوری اولتراسوند شما به آرامی یک گره سونوگرافی باریک را درست در داخل واژن شما قرار می دهد. به گره اولتراسوند ترانس واژینال مبدل نیز می گویند. اطراف آن حدود سه سانتی متر است، کمی بزرگتر از یک تامپون. با کاندوم و روان کننده پوشانده می شود. عصا به دهانه رحم شما نمی رسد و برای کودک شما بی خطر است. ممکن است از شما خواسته شود که در اولین سونوگرافی با مثانه پر برسید. داشتن مثانه پرتر به قرار دادن رحم در موقعیت بهتری برای سونوگرافی کمک می کند.
در اولین سونوگرافی بارداری، که معمولاً در اوایل هفتههای ۶ تا ۸ بارداری انجام میشود، پزشک به بررسی چندین نکته مهم میپردازد. مواردی که در این سونوگرافی معمولاً انتظار میرود عبارتند از:
مشاهده کیسه بارداری: در سونوگرافی اولیه، اولین چیزی که مشاهده میشود، کیسه بارداری است که در آن جنین قرار دارد. کیسه بارداری معمولاً در هفته ۴–۵ بارداری قابل مشاهده است.
موقعیت جنین: پزشک بررسی میکند که آیا جنین در داخل رحم قرار دارد یا خیر. این مسئله برای جلوگیری از بارداری خارج از رحم (حاملگی لولهای) اهمیت دارد.
مشاهده ضربان قلب جنین: یکی از مهمترین نشانههای سلامت جنین، مشاهده ضربان قلب اوست. ضربان قلب جنین معمولاً در هفته ۶ تا ۷ بارداری قابل شنوایی یا دیدن است.
تعداد جنینها: در صورتی که بارداری چندقلویی (مثلاً دوقلو یا بیشتر) وجود داشته باشد، در این سونوگرافی، تعداد جنینها مشخص میشود.
اندازهگیری جنین: پزشک ممکن است اندازه جنین را اندازهگیری کند تا برآورد دقیقی از سن حاملگی به دست آورد. این اندازهگیریها میتواند به تعیین تاریخ زایمان دقیقتر کمک کند.
بررسی سلامت رحم و تخمدانها: در برخی موارد، پزشک بررسیهایی روی رحم و تخمدانها انجام میدهد تا اطمینان حاصل کند که همه چیز در وضعیت طبیعی است.
نشانگرهای ژنتیکی (در برخی موارد): در برخی سونوگرافیها ممکن است بررسیهایی برای مشکلات ژنتیکی یا نقایص مادرزادی نیز انجام شود، هرچند این مورد معمولاً در سونوگرافیهای بعدی بهطور دقیقتر بررسی میشود. این سونوگرافی معمولاً در حالت شکم یا واژینال انجام میشود که بسته به شرایط و هفته بارداری میتواند تفاوت داشته باشد.
آنچه پزشک شما در اولین سونوگرافی شما به دنبال آن است
زنده بودن بارداری
ضربان قلب جنین
اندازه جنین
بارداری تک یا چند قلو
وقتی باردار هستید، چه زمانی اولین سونوگرافی خود را انجام می دهید؟
شادی مادر از زمانی شروع می شود که زندگی جدیدی در درونش موج می زند، زمانی که ضربان قلب کوچکی برای اولین بار شنیده می شود و لگدی بازیگوش به او یادآوری می کند که او هرگز تنها نیست. اولتراسوند فناوری است که به ما اجازه می دهد به درون خود نگاه کنیم و معجزه زندگی را در مراحل اولیه آن ببینیم.
اکثر زنان در طول بارداری خود حداقل یک سونوگرافی دریافت می کنند. سونوگرافی اولیه 6 هفته ای را می توان به محض شش هفته پس از آخرین دوره قاعدگی (LMP) انجام داد، اگرچه همیشه لازم نیست.
سپس ممکن است برای تایید سن جنین سونوگرافی تعیین تاریخ انجام شود. سونوگرافی غربالگری سه ماهه اول که معمولاً بین هفته های 10 تا 14 انجام می شود، سونوگرافی 13 هفته ای معمولاً برای مشکلات احتمالی در رشد یا آناتومی نوزاد انجام می شود.
کلینیک زنان انتخاب یک سونوگرافی 3 بعدی/4 بعدی را ارائه می دهد که معمولاً در هفته 20 بارداری انجام می شود تا به والدین کمک کند تا با فرزند متولد نشده خود پیوند برقرار کنند.
برای اولین سونوگرافی کودک خود چه چیزی را آماده کنیم؟
در اینجا نکات مهمی وجود دارد که باید هنگام آماده شدن برای این روش به خاطر بسپارید:
وعده های غذایی معمول خود را بخورید
آب زیاد بنوشید. مثانه پر بسیار توصیه می شود زیرا کیفیت انتقال امواج صوتی را بهبود می بخشد.
برای دسترسی آسان به شکم، لباس دو تکه بپوشید.
چه زمانی باید انجام شود؟
پاسخ به شرایط شما و توصیه پزشک شما بستگی دارد. برخی از آنها در طول سه ماهه اول خود سونوگرافی را دریافت می کنند، در حالی که برخی دیگر آن را در سه ماهه دوم دریافت می کنند.
سه ماهه اول (6-8 هفته)
اکثر پزشکان حداقل 6 هفته قبل از انجام یک روش سونوگرافی صبر می کنند، به خصوص اگر مادری با علائم بارداری پرخطر مانند خونریزی، درد شکم، یا هرگونه سابقه نقص مادرزادی، سقط جنین یا عوارض هستید.
در این دوره اولیه بارداری، پزشک شما میتواند تاریخ تخمینی زایمان شما را تأیید کند، ضربان قلب جنین شما را بررسی کند، رحم شما را از نظر هرگونه علائم حاملگی خارج رحمی بررسی کند و تعداد جنینها را تعیین کند.
سه ماهه دوم (18-22 هفته)
اگر آزمایش تصویربرداری تشخیصی را در سه ماهه اول خود انجام نداده اید، به احتمال زیاد پزشک آن را برای هفته 18 تا 22 بارداری شما برنامه ریزی می کند. این روش یک اسکن آناتومی دقیق از کودک شما خواهد بود.
در این روش، پزشک اندازه کودک شما را اندازه گیری می کند، تمام اندام های اصلی را بررسی می کند، مایع آمنیوتیک رحم شما را بررسی می کند و موقعیت جفت را بررسی می کند.
برای هیجان انگیزتر کردن همه چیز، همچنین نگاهی گذرا به دست ها، پاها و صورت کودک خود می بینید و همچنین جنسیت او را می شناسید
سونوگرافی سه ماهه دوم معمولاً به صورت دو بعدی انجام می شود. در صورت وجود هرگونه مشکل مشکوک در جنین، سونوگرافی سه بعدی و چهار بعدی انجام می شود.
برای چه مواردی می توان از سونوگرافی استفاده کرد؟
از اسکن اولتراسوند می توان برای موارد زیر استفاده کرد:
اندازه کودک خود را بررسی کنید - در اسکن 12 هفته ای، این زمان بهتری از هفته بارداری شما می دهد. تاریخ زایمان شما که در اصل از اولین روز آخرین قاعدگی شما محاسبه می شود، ممکن است با توجه به اندازه گیری های اولتراسوند تنظیم شود.
بررسی کنید که آیا بیش از 1 فرزند دارید یا خیر
تشخیص برخی شرایط فیزیکی
موقعیت جنین و جفت خود را نشان دهید - برای مثال، هنگامی که جفت در اواخر بارداری پایین است، ممکن است سزارین توصیه شود.
بررسی کنید که کودک به طور طبیعی در حال رشد است - اگر دوقلو دارید، یا در این بارداری یا بارداری قبلی مشکل داشته اید، این امر به ویژه مهم است.
آیا می توان در زمان انجام سونوگرافی شخصی را همراه با خود بیاورم؟
آره. ممکن است دوست داشته باشید که یک نفر با شما در قرار ملاقات اسکن بیاید.
اکثر مراکز سونوگرافی به کودکان اجازه حضور در اسکن را نمی دهند زیرا مراقبت از کودکان معمولاً در دسترس نیست. لطفاً قبل از قرار ملاقات در این مورد از مرکز سونوگرافی خود بپرسید. به یاد داشته باشید، اسکن اولتراسوند یک معاینه پزشکی مهم است و مانند سایر تحقیقات بیمارستانی درمان می شود. سونوگرافی گاهی اوقات می تواند مشکلاتی را در کودک پیدا کند.
اگر همه چیز عادی به نظر برسد، بعد چه اتفاقی می افتد؟
اکثر اسکن ها نشان می دهد که کودک به طور طبیعی رشد می کند و هیچ مشکلی پیدا نمی شود. این به این دلیل است که اکثر نوزادان سالم هستند. شما می توانید به مراقبت های معمول دوران بارداری خود ادامه دهید اسکن ها نمی توانند همه شرایط سلامتی را تشخیص دهند، بنابراین اگر نگران هستید که چیزی درست نیست، مهم است که با پزشک یا ماما صحبت کنید.
اگر اسکن نشان دهد احتمال ابتلای کودک شما به این بیماری بیشتر است، بعد چه اتفاقی می افتد؟
اگر اسکن نشان دهد احتمال ابتلای کودک شما به این بیماری بیشتر است، سونوگرافیک ممکن است نظر دوم را از یکی دیگر از کارکنان بخواهد. ممکن است آزمایش دیگری به شما پیشنهاد شود تا مطمئن شوید که آیا کودک شما این بیماری را دارد یا خیر.
اگر تست های بیشتری به شما پیشنهاد شود، اطلاعات بیشتری در مورد آنها به شما داده می شود تا بتوانید تصمیم بگیرید که آیا می خواهید آنها را انجام دهید یا نه. شما می توانید این موضوع را با ماما یا مشاور خود در میان بگذارید.
آیا می توانم جنسیت کودکم را بفهمم؟
اگر می خواهید جنسیت کودک خود را بدانید، ممکن است بتوانید در طول 20 هفته اسکن غربالگری این کار را انجام دهید، اما این بستگی به سیاست بیمارستان شما دارد. در شروع اسکن به سونوگرافیک بگویید که دوست دارید جنسیت کودکتان را بدانید. با این حال، توجه داشته باشید که سونوگرافی ممکن نیست 100٪ در مورد جنسیت کودک شما مطمئن باشد. به عنوان مثال، اگر کودک شما در وضعیت نامناسبی دراز کشیده است، تشخیص آن ممکن است دشوار یا غیرممکن باشد.
آیا می توانم یک عکس از کودکم داشته باشم؟
باید بررسی کنید که آیا بیمارستان شما این خدمات را ارائه می دهد یا خیر. اگر این کار را انجام دهند، ممکن است هزینه ای وجود داشته باشد.
مقالات پیشنهادی :
سونوگرافی غربالگری اول
سونوگرافی شبانه روزی
سونوگرافی تشخیص جنسیت
سونوگرافی غربالگری ژنتیکی
اگر تصمیم به انجام آزمایشات ژنتیکی قبل از تولد دارید، سونوگرافی بعدی خود را در هفته ۱۲ تا ۱۳ بارداری انجام خواهید داد. این سونوگرافی غربالگری شفافیت نوکال نیز نامیده می شود. به همه ارائه می شود و توسط اکثر طرح های بیمه پوشش داده می شود. این سونوگرافی غربالگری ژنتیکی اختیاری است.
در طول این سونوگرافی، پزشک شما به دنبال شاخص های اختلالات کروموزومی خواهد بود. اختلالات کروموزومی به این معناست که نوزاد در زمان لقاح یک کروموزوم اضافی دریافت کرده و ممکن است دچار چالش های فیزیکی یا ذهنی متوسط تا شدید شود. این اختلالات عبارتند از:
تریزومی ۲۱ که در پزشکی به سندرم داون معروف می باشد
تریزومی 13
تریزومی 18
درباره غربالگری ناقل و آزمایش ژنتیک قبل از تولد بیشتر بخوانید. همچنین مقاله مربوط به کیت های آزمایش ژنتیک در خانه را بررسی کنید.
آنچه پزشک شما در سونوگرافی غربالگری ژنتیک به دنبال آن است
این سونوگرافی یک اسکن آناتومیک خواهد بود. پزشک بررسی می کند که آیا هر چهار اندام تشکیل شده اند یا خیر. آنها همچنین به دنبال ساختارهای اساسی در مغز، معده، مثانه، استخوان بینی و در آخر چیزی به نام شفافیت نوکال خواهند بود. شفافیت نوکال شامل یک کیسه مایع در پشت گردن نوزاد می باشد که با مایع لنفاوی پر شده. بین اندازه کیسه مایع و احتمال اینکه جنین تحت تاثیر یک اختلال کروموزومی بزرگ قرار گیرد، همبستگی وجود دارد.
پس از انجام سونوگرافی، دکترزنان و زایمان شما نتایج را تفسیر کرده و اطلاعات را با شما به اشتراک می گذارد. همچنین ممکن است با یک مشاور ژنتیک ملاقات کنید که می تواند انجام آزمایش های اضافی را برای تأیید نتایج سونوگرافی توصیه کند.
به خاطر داشته باشید که غربالگری سونوگرافی برای سایر اختلالات ژنتیکی یا ناهنجاری های آناتومیک در دوران بارداری دقیق تر می شود.
آیا سابقه خانوادگی این اختلالات ژنتیکی تولد وجود دارد؟
اگر خطر ابتلا به سندرم داون، تریزومی 13، تریزومی 18 یا سایر اختلالات ژنتیکی وجود داشته باشد، آیا بارداری خود را خاتمه می دهم؟
آیا دانستن خطر نقص ژنتیکی بارداری من، آمادگی عاطفی یا فیزیکی برای نوزادی با نقص مادرزادی را آسانتر میکند؟
آیا کنار آمدن با بارداری و لذت بردن از آن برای من آسان تر خواهد بود اگر به جای احتمال نقص مادرزادی روی پیامد مثبت محتمل تر تمرکز کنم؟
اینکه آیا در این زمان غربالگری ژنتیکی را انتخاب می کنید کاملاً تصمیم شماست. برخی از زنان ترجیح می دهند هر چه زودتر اطلاعات بیشتری داشته باشند، در حالی که زنان دیگر این کار را نمی کنند. اگر هنوز مطمئن نیستید، می توانید مزایا و معایب را با دکترزنان و زایمان خود در میان بگذارید.
سونوگرافی اسکن آناتومی پایه
این سونوگرافی است که مردم بیش از همه منتظر آن هستند! سونوگرافی کامل آناتومی معمولاً در حدود 20 هفته یا 5 ماهگی انجام می شود. همانطور که از نام آن پیداست، این سونوگرافی تمام سیستم های اندام کودک را بررسی می کند تا مطمئن شود که آنها وجود دارند، اندازه و شکل طبیعی دارند و در مکان مناسب قرار دارند.
در سونوگرافی آناتومی چه انتظاری داریم؟
اسکن کامل آناتومی یک سونوگرافی از طریق شکم است. از یک مبدل استفاده می کند که بسیار شبیه به اسکنر صندوق فروشگاهی است. تکنسین سونوگرافی ژل اولتراسوند گرم را روی شکم شما قرار می دهد و سپس مبدل را در ژل اطراف معده شما می کشد. ژل به امواج صوتی کمک می کند تا از پوست شما عبور کنند.
نکته: با مثانه نسبتاً پر به قرار ملاقات خود بیایید. این کار باعث می شود تکنسین سونوگرافی شما تصاویر بهتری از کودک شما دریافت کند.
از آنجایی که چیزهای زیادی وجود دارد که باید به دنبال آنها باشید، این سونوگرافی حداقل 45 دقیقه طول می کشد - اگر کوچولوی شما همکاری کند! اگر نوزادی دارید که «خجالتی از دوربین» است، ممکن است چند ساعت طول بکشد تا همه تصاویر مورد نیاز را دریافت کنید. نگران نباشید، ما ترفندهای زیادی برای تشویق کودک شما به تغییر وضعیت داریم - از درخواست از شما برای دراز کشیدن به یک طرف و سپس طرف دیگر، خالی کردن مثانه یا پر کردن آن، شاید حتی راه رفتن. ما هر کاری که لازم باشد انجام خواهیم داد تا تصاویری را که برای ردیابی رشد و تکامل کودک شما نیاز داریم به دست آوریم.
آنچه دکترزنان و زایمان شما در یک اسکن آناتومی کامل به دنبال آن است
در طول آناتومی کامل، سونوگرافی 20 هفته ای، می توانید متوجه شوید که جنین شما مذکر است یا ماده. اگر میخواهید رابطه جنسی غافلگیرکننده باشد، حتماً به تکنسین خود از قبل اطلاع دهید تا به طور تصادفی اجازه ندهند که از بین برود. وقتی اسکن کامل شد، Meriter حتی یک لینک برای مشاهده چند عکس جالب از کودکتان برای شما ارسال می کند!
مقالات پیشنهادی :
بهترین زمان برای سونوگرافی واژینال
سونوگرافی واژینال در تهران
سونوگرافی غربالگری دوم
تکنسین سونوگرافی شما تعداد زیادی تصویر و اندازه گیری می گیرد:
اندام ها: بازوها، پاها، پاها، دست ها
تنه: قفسه سینه، قلب، کلیه ها، معده، مثانه، دیافراگم، اندام تناسلی
سر و صورت
ستون فقرات
بند ناف
مقدار مایع آمنیوتیک
محل، اندازه و شکل جفت شما
طول دهانه رحم شما
پس از اینکه تکنسین سونوگرافی شما تمام این تصاویر و اندازهگیریها را گرفت، دکترزنان و زایمان شما تصاویر را بررسی میکند و به دنبال ناهنجاریهایی مانند نقص مادرزادی قلب یا شکاف لب یا کام میگردد. آنها یافته های خود را با شما در میان می گذارند و به شما کمک می کنند بفهمید در تصاویر مختلف به چه چیزی نگاه می کنید.
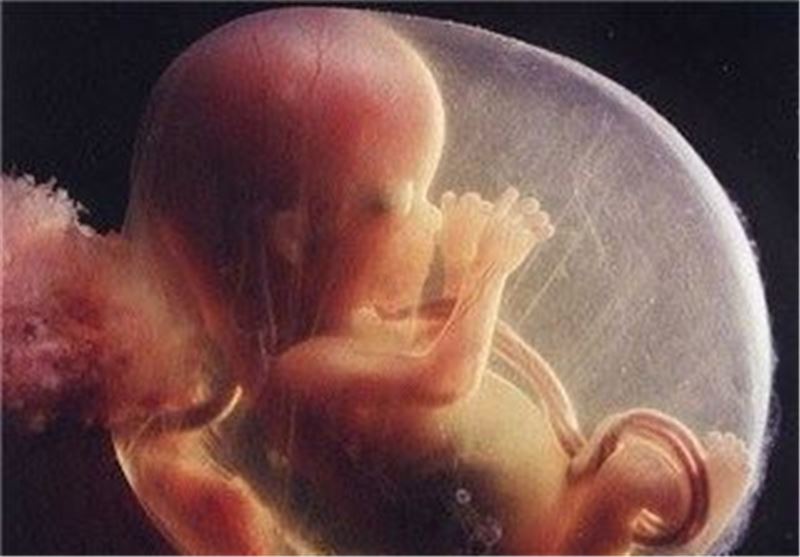
سونوگرافی "اضافی".
گاهی اوقات، زنان در دوران بارداری به سونوگرافی اضافی نیاز دارند. دکترزنان و زایمان شما ممکن است از شما بخواهد که برای سونوگرافی اضافی برای بررسی موارد زیر مراجعه کنید:
طول دهانه رحم: اگر دهانه رحم شما کوتاه تر از حد انتظار است، ممکن است لازم باشد دهانه رحم خود را به طور مرتب چک کنید تا مطمئن شوید که دهانه رحم بسته است تا بتوانید بارداری خود را حفظ کنید. اگر دهانه رحم به کوتاه یا نازک شدن ادامه دهد، ممکن است به سرکلاژ برای تقویت آن نیاز داشته باشید تا زمان زایمان شما فرا برسد. سونوگرافی طول دهانه رحم در هفته های 16، 18، 20 و 22 انجام می شود و به صورت ترانس واژینال انجام می شود.
محل و اندازه جفت: اگر جفت شما خیلی کوچک است، اگر در محل غیر طبیعی قرار دارد یا اگر شکل غیر طبیعی دارد، باید آن و رشد جنین شما را با سونوگرافی منظم کنترل کنیم. جفت شما مسئول انتقال خون و مواد مغذی به کودک شما است، بنابراین مهم است که به درستی رشد کند.
در صورت داشتن گزینه های زیر شاید به سونوگرافی رشد نیازمند باشید:
فشار خون
دیابت
BMI بالا (به معنی : شاخص توده بدنی) در زمان بارداری
پره اکلامپسی
نشانه هایی که نشان می دهد جفت یا رحم شما به درستی رشد نمی کند
گاهی اوقات، سونوگرافی رشد برای بررسی اینکه رشد کودک شما در امتداد منحنی رشد ادامه دارد، مورد نیاز است. آنها در هفته های 28، 32 و 36 انجام می شوند. یکی از روشهایی که پزشکان تخمین میزنند که آیا کودک شما مطابق انتظار رشد میکند یا خیر، اندازهگیری قد پایه شماست. ارتفاع پایه تعداد سانتی متر از استخوان شرمگاهی تا بالای رحم است. این اندازه گیری معمولاً هر هفته حدود 1 سانتی متر افزایش می یابد. اگر رحم شما در ماه گذشته رشد مناسبی نداشته باشد، دکترزنان و زایمان شما حدس میزند که کودک شما نیز رشد نمیکند و میخواهد سونوگرافی رشد ماهانه انجام دهد.
در سونوگرافی رشد چه انتظاری داریم؟
این سونوگرافی ها نسبت به سونوگرافی کامل آناتومی پایه زمان کمتری دارند زیرا اندازه گیری های کمتری مورد نیاز است. تکنسین سونوگرافی دور سر، قطر دو جداره، دور شکم و طول استخوان ران نوزاد را اندازه گیری می کند.
مقالات پیشنهادی :
سونوگرافی در تهران
سونوگرافی سینه و زیر بغل
سونوگرافی سینه یا پستان
آنچه دکترزنان و زایمان شما در سونوگرافی رشد به دنبال آن است
دکترزنان و زایمان شما به دنبال این است که ببیند آیا کودک شما در منحنی رشد خود باقی می ماند یا خیر. ما همچنین از اندازه گیری ها برای تخمین وزن کودک شما استفاده خواهیم کرد. یک نوزاد بزرگ و یا حتی خیلی بزرگ معمولا نگران کننده نمی باشد. یک نوزاد بسیار کوچک یا نوزادی که مطابق منحنی رشد خود رشد نمی کند، می تواند به این معنی باشد که کودک تغذیه کافی از طریق جفت دریافت نمی کند و ممکن است نیاز به زایمان زودهنگام داشته باشد.
سونوگرافی های دو بعدی، سه بعدی و چهار بعدی
سونوگرافی دو بعدی تصویر هایی سیاه و سفیدی می باشند که احتمالاً شما به دیدن آن در مطب های سونوگرافی عادت دارید. برای یک چشم آموزش ندیده، آنها می توانند بسیار مبهم یا مبهم به نظر برسند. با این حال، آنها بهترین تعریف را از ساختار بادام زمینی در حال رشد شما ارائه می دهند و "استاندارد طلایی" تصویربرداری تشخیصی در نظر گرفته می شوند.
تصاویر سه بعدی مخصوصاً در میان والدینی که می خواهند حتی قبل از تولد نوزاد از آن تصاویر زیبای کودک لذت ببرند، بسیار محبوب هستند! این تصاویر ویژگیهای صورت را نشان میدهند و بسیار شبیهتر از تصاویر دوبعدی مبهم هستند. با این حال، سونوگرافی های سه بعدی فراتر از فاکتور جذابیت مفید هستند! در مورد ناهنجاری های ستون فقرات یا کام، سونوگرافی سه بعدی می تواند به دکترزنان و زایمان شما کمک کند تا ایده بهتری از شدت آن داشته باشد.
تصاویر 4 بعدی مانند یک تصویر سه بعدی هستند، اما حرکت کودک را نشان می دهند. که مانند دیدن یک ویدیوی اکشن به صورت زنده از کوچولوی شما می باشد. اینها کمتر انجام می شوند زیرا در واقع به تشخیص کمک نمی کنند. بسته به اینکه به کدام مرکز پری ناتال می روید، ممکن است پیوندی برای مشاهده تصاویر یا فیلم های سونوگرافی خود به صورت آنلاین دریافت کنید.
در حالی که برخی از مراکز سونوگرافی مستقل وجود دارند که به شما پیشنهاد می کنند جنسیت کودکتان را زودتر به شما بگویند یا تصاویر سه بعدی یا چهار بعدی به یادگاری به شما بدهند، اینها ضروری نیستند و به ندرت تحت پوشش بیمه قرار می گیرند. در طول قرار ملاقات های خود در مرکز پری ناتال همه چیزهایی را که نیاز دارید بدانید – و این قرار ملاقات ها تحت پوشش بیمه شما قرار خواهند گرفت.
اساساً 7 نوع مختلف سونوگرافی استفاده می شود، روند و اصل یکسان است. انواع سونوگرافی جنین عبارتند از:
سونوگرافی مبدل: به طور ویژه با استفاده از یک مبدل تصویربرداری ترانس واژینال طراحی شده است. سونوگرافی استاندارد دو بعدی: سونوگرافی از یک مبدل شکمی برای ایجاد تصاویر دو بعدی از جنین استفاده می کند سونوگرافی مورفولوژیکی جنین: همانند سونوگرافی دو بعدی اما در هفته ۱۲ و ۲۲ هفته برای تشخیص ناهنجاری های ناهنجاری های ناشی از ناهنجاری های کروموزومی و مورفولوژی جنین. سونوگرافی زنده 3D-4D- HD: از مبدل ها و نرم افزارهای طراحی شده ویژه برای ایجاد تصاویر 3-4-5 بعدی از جنین استفاده کنید. سونوگرافی داپلر رنگی: برای اندازه گیری تغییرات کوچک در فرکانس امواج اولتراسوند بر روی رگ های خونی برای تشخیص ناهنجاری هایی مانند تاخیر در رشد جنین، پره اکلامپسی، جفت آکرتا... اکوکاردیوگرافی جنین: از امواج اولتراسوند برای ارزیابی عملکرد قلب و آناتومی جنین استفاده کنید. . این برای ارزیابی نقایص قلب جنین استفاده می شود.
چگونه سونوگرافی بر احساسات تأثیر می گذارد؟
سونوگرافی با استقبال پرشور زنان باردار مواجه شده است. این تصویر علاوه بر نشان دادن سلامت کودک، به یادگاری نیز میدهد، به خصوص اگر کودک حرکت کند. در واقع، برخی از زنان می گویند که تا زمانی که عکس اولتراسوند را نبینند، احساس بارداری نمی کنند.
دیدن جنین در حال رشد نیز اثری انسان نما دارد. یک مطالعه نشان داد که پزشکان به توسعه فناوری کمک کردند و از تصاویر اخلاقی زنانی که به سقط جنین فکر میکردند میدانستند.
آیا سونوگرافی اهمیت اجتماعی دارد؟
گاهی اوقات تصویربرداری اولتراسوند در تصمیم گیری برای حفظ یا خاتمه بارداری نقش دارد. طرفداران سقط جنین تصاویر اولتراسوند را به عنوان اثبات زنده بودن جنین می گیرند و بنابراین نباید سقط شود.
از سوی دیگر، سونوگرافی می تواند برای تشخیص ناهنجاری های بالقوه کشنده یا ناتوان کننده در جنین مورد استفاده قرار گیرد، که ممکن است ختم بارداری را تشویق کند.
مقالات پیشنهادی :
سونوگرافی واژینال در تهران
سونوگرافی غربالگری دوم
سونوگرافی غربالگری اول
علائم رشد خوب جنین در 3 ماه گذشته
سه ماهه سوم نیز آخرین مرحله بارداری است. در این مرحله، جنین به رشد و بلوغ خود ادامه می دهد تا بتواند به طور سالم به دنیا بیاید. در اینجا نشانه های رشد خوب جنین در 3 ماه گذشته آمده است.
- هفته بیست و هشتم: پلک های نوزاد نیمه باز است
در هفته 28 بارداری (معادل هفته 26 پس از لقاح) پلک های کودک ممکن است تا حدی باز شود و مژه ها شروع به ظاهر شدن کنند. سیستم عصبی مرکزی جنین می تواند حرکات تنفسی را کنترل کرده و دمای بدن را تنظیم کند.
در این زمان جنین حدود 250 میلی متر طول و حدود 1000 گرم وزن دارد.
- هفته 29: جنین لگد می زند و کشش می یابد
در هفته بیست و نهم سه ماهه سوم بارداری (معادل هفته 27 پس از لقاح) جنین می تواند پاها را لگد بزند، کشش دهد یا بغل کند.
- هفته سی ام: موهای جنین رشد می کند
در هفته 30 بارداری (معادل 28 هفته پس از لقاح) چشمان کودک می تواند کاملا باز شود. موهای جنین نیز در این زمان به خوبی رشد می کنند. مغز استخوان جنین شروع به تولید گلبول های قرمز می کند.
در هفته 30 بارداری جنین حدود 270 میلی متر طول و حدود 1300 گرم وزن دارد.
- هفته سی و یکم: افزایش سریع وزن شروع می شود
در هفته سی و یکم بارداری (معادل هفته 29 پس از لقاح) جنین اکثر مراحل اصلی رشد را طی کرده است. اکنون زمان افزایش وزن سریع است!
- هفته سی و دوم: جنین نفس کشیدن را یاد می گیرد
در هفته 32 بارداری (معادل 30 هفته پس از لقاح) ناخن های پای جنین از قبل قابل مشاهده است.
موهای نرم بدن نوزاد که در چند ماه گذشته وجود داشته شروع به ریزش می کنند.
در هفته 32 بارداری جنین حدود 280 میلی متر طول و حدود 1700 گرم وزن دارد.
- هفته سی و سوم: جنین نور را حس می کند
در هفته سی و سوم بارداری (معادل 31 هفته پس از لقاح) مردمک های جنین می توانند در پاسخ به محرک های نوری تغییر اندازه دهند. استخوان های کودک شما قوی تر است، اما جمجمه کودک شما هنوز نرم و انعطاف پذیر است.
- هفته سی و چهارم: ناخن های جنین بلندتر می شوند
در هفته سی و چهارم بارداری (معادل 32 هفته پس از لقاح) ناخن های نوزاد به اندازه ای رشد کرده است که نوک انگشتان را می پوشاند.
در این مرحله جنین حدود 300 میلی متر طول و حدود 2100 گرم وزن دارد.
- هفته 35: پوست نوزاد صاف و صورتی است
در هفته 35 بارداری (معادل 33 هفته پس از لقاح) پوست جنین صاف و صورتی می شود. بازوها و پاهای کودک اکنون کاملاً چاق به نظر می رسند، اینها نشانه هایی است که نشان می دهد جنین در سه ماه آخر بارداری به خوبی رشد می کند.
- هفته 36: جنین بیشتر فضای کیسه آمنیوتیک را اشغال می کند
در هفته سی و ششم بارداری (معادل 34 هفته پس از لقاح)، جنین در حال حاضر بزرگ است و رحم را نسبت به جنین باریک می کند، اما زن باردار همچنان حرکات غلتیدن، تکان خوردن، خم شدن جنین را احساس می کند.
- هفته سی و هفتم: نوزاد سرش را پایین میگیرد
در هفته سی و هفتم سه ماهه سوم بارداری (معادل 35 هفته پس از لقاح) دست جنین قادر به گرفتن محکم است.
برای آماده شدن برای زایمان، جنین شروع به چرخش می کند، سر جنین به سمت پایین لگن است (برای تشکیل اولین موقعیت در زایمان). در غیر این صورت، متخصص زنان و زایمان با زن باردار صحبت می کند که چگونه این وضعیت را مدیریت کند.
- هفته سی و هشتم: ناخن های پای جنین بلند می شود
هفته سی و هشتم بارداری (معادل 36 هفته پس از لقاح) دور سر جنین برابر با دور شکم است.
ناخن های پای جنین بلند می شوند و نوک انگشت پا را می پوشانند. تقریبا تمام موها از جنین ریخته شده است.
در هفته 38 بارداری وزن جنین حدود 2900 گرم است.
- هفته سی و نهم: قفسه سینه جنین بیشتر رشد می کند
در هفته سی و نهم بارداری (معادل 37 هفته پس از لقاح)، قفسه سینه جنین به رشد بیشتر خود ادامه می دهد. در جنین پسر، بیضه ها به سمت پایین به داخل کیسه بیضه حرکت می کنند. چربی در سراسر بدن جنین پخش می شود تا به جنین کمک کند گرما را پس از تولد حفظ کند.
- هفته چهلم: زمان ملاقات مادر و دختر فرا رسیده است
هفته 40 بارداری (معادل 38 هفته بعد از لقاح) پایان سه ماهه آخر بارداری است، طول جنین حدود 480 میلی متر است، وزن آن حدود 3400 گرم است، اما هر جنین یک فرد است. بدن فردی، بنابراین اندازه و وزن جنین تقریبی است، نه تعیین کننده سلامت جنین.
اگر هیچ نشانه ای از زایمان در تاریخ مقرر وجود نداشت، نگران نباشید. تاریخ زایمان فقط تخمینی از هفته 40 بارداری است، بنابراین مهم نیست که در تاریخ زایمان خود زایمان نکنید. و البته در واقع ممکن است قبل یا بعد از موعد زایمان شما زایمان کنید، این کاملا طبیعی است
- هفته 41 و 42
بارداری طبیعی پس از 40 هفته، به ویژه زایمان در هفته های 41 و 42، امکان زایمان را فراهم می کند. اگر بعد از 42 هفته غیرطبیعی باشد و خطر عوارض برای جنین زیاد باشد. در این شرایط، متخصص زنان و زایمان با زن باردار مشورت می کند، با او صحبت می کند و نشانه های مناسب را ارائه می دهد.
برای اینکه روند زایمان به خوبی پیش برود، در ماه های آخر، زنان باردار باید به طور منظم معاینات دوران بارداری را انجام دهند تا وضعیت مایع آمنیوتیک، ضربان قلب جنین، وزن و وضعیت جنین را بررسی کنند تا در صورت وجود مداخلات به موقع انجام شود.
اسکن غربالگری 20 هفته ای
بارداری پر از نقاط عطف مهم است. از مثبت بودن تست بارداری، اولین قرار قبل از تولد و پایان سه ماهه اول تا آخرین روز تهوع صبحگاهی و حالت تهوع همراه با آن. قرارهای قبل از تولد نیز با نقاط عطف پر شده است.
در طول برخی از قرارهای قبل از تولد، چند کار ناخوشایند خواهید داشت که باید انجام دهید، مانند آزمایش خون یا غربالگری گلوکز. در قرارهای دیگر، ممکن است صدای ضربان قلب کودکتان را بشنوید. صرف نظر از قرار ملاقات، مهم است که بدانید در معاینه مراقبت های دوران بارداری چه انتظاری دارید.
یکی از بزرگترین معاینات قبل از تولد، اسکن آناتومی 20 هفته ای است. این تقریباً نیمه راه بارداری است و جایی است که می توانید اطلاعات بیشتری در مورد رشد فیزیکی کودک خود پیدا کنید.
این سونوگرافی، که به آن اسکن اواسط بارداری یا اسکن آنومالی می گویند، که معمولا در هفته های 18 تا 21 دوران بارداری انجام می شود.
اسکن غربالگری 20 هفته ای به همه ارائه می شود، اما اگر نمی خواهید نیازی به انجام آن ندارید.
این اسکن رشد فیزیکی کودک شما را بررسی می کند، اگرچه نمی تواند همه شرایط را تشخیص دهد.
اسکن غربالگری 20 هفته ای مانند اسکن 12 هفته ای انجام می شود. این یک تصویر سیاه و سفید دوبعدی ایجاد می کند که نمای جانبی از کودک را نشان می دهد. برنامه غربالگری NHS از تصاویر سه بعدی یا رنگی استفاده نمی کند.
اسکن آناتومی 20 هفته ای چیست؟
این می تواند برای والدین آینده هم زمان هیجان انگیز و هم اعصاب خردکن باشد. اسکن آناتومی 20 هفته ای می تواند به شما کمک کند تا در مورد برخی از سوالاتی که ممکن است در مورد رشد کودک خود دارید پاسخ دهید.
اسکن آناتومی 20 هفته ای یک سونوگرافی است که توسط متخصص سونوگرافی برای بررسی استخوان ها و اندام های نوزاد برای اندازه گیری رشد مناسب انجام می شود. متخصص سونوگرافی، یک متخصص مراقبت های بهداشتی که در استفاده از دستگاه های تصویربرداری اولتراسونیک تخصص دارد، همچنین به دنبال شرایط یا ناهنجاری های خاص است.
چه چیزی در طول یک اسکن آناتومی 20 هفته ای شناسایی می شود؟
اسکن آناتومی 20 هفته ای استخوان های نوزاد (به ویژه بازوها، پاها و دستان)، صورت، مغز، قلب، نخاع، کلیه ها، معده، مثانه و اندام تناسلی نوزاد را بررسی می کند.
سونوگرافی وزن و طول کودک شما را در اسکن آناتومی 20 هفته ای تخمین می زند.
علاوه بر رشد کودک، سونوگرافیک موارد زیر را نیز انجام خواهد داد:
جریان خون بند ناف را در جایی که به جفت میچسبد اندازهگیری کنید.
مقدار مایع آمنیوتیک را اندازه گیری کنید.
جفت سرراهی را بررسی کنید، زمانی اتفاق می افتد که جفت در پایین رحم قرار داشته باشد و تمام یا بخشی از دهانه واژن را بپوشاند.
تخمدان ها، دهانه رحم و رحم خود را بررسی کنید.
چه ناهنجاری هایی را می توان شناسایی کرد؟
علاوه بر وزن و طول، سونوگرافیک به رشد در موارد زیر نیز توجه می کند:
بازوها و پاها: بازوها، پاها، انگشتان دست و پاهای کودک باید کاملاً شکل گرفته باشند.
ستون فقرات: یک کودک در حال رشد طبیعی باید ستون فقرات کاملی داشته باشد که تمام استخوان ها در یک راستا قرار داشته باشند. اسکن آناتومی 20 هفته ای می تواند اسپینا بیفیدا را تشخیص دهد، که همچنین ممکن است توسط سایر اسکن های آناتومی گاهی در اواخر سه ماهه اول تشخیص داده شود.
صورت (شکاف لب / شکاف کام): شکاف دهانی و شکاف کام نیز زمانی اتفاق میافتد که لب یا دهان کودک در دوران بارداری به درستی شکل نگیرد. لب بین هفته چهارم و هفتم بارداری و کام بین هفته ششم و نهم بارداری تشکیل می شود.
مغز: اگرچه نادر است، اما پزشکان شرایطی مانند آنسفالی را بررسی می کنند، نقص مادرزادی که در آن نوزاد بدون بخش هایی از مغز و جمجمه متولد می شود.
کلیه ها: در 20 هفتگی، کودک شما باید دو کلیه داشته باشد. هر دو کلیه بررسی خواهند شد تا اطمینان حاصل شود که به درستی رشد می کنند و آژنزی کلیه دو طرفه ندارند.
قلب: ضربان قلب کودک شما باید بین 120 تا 160 ضربه در دقیقه باشد و هر چهار حفره باید رشد کند.
معده: اسکن بررسی می کند تا مطمئن شود که معده کودک شما به طور طبیعی رشد می کند و به دنبال گاستروشیزیس، نقص دیواره شکم است.
آیا می توانم جنسیت کودکم را بفهمم؟
در حالی که برخی از والدین دوست دارند تا زمان زایمان منتظر بمانند تا بفهمند که آیا پسر دارند یا دختر، برخی دیگر می خواهند در اسرع وقت بدانند. برای کسانی که نمی توانند صبر کنند، این قرار می تواند یک قرار هیجان انگیز باشد.
سونوگرافی می تواند جنسیت نوزاد را در اوایل هفته 14 مشخص کند، اما اسکن آناتومی 20 هفته ای زمان معمولی برای والدین است که اگر این کار را انجام دهند، متوجه می شوند.
برای کسانی که صبر کمتری دارند، آزمایش غیر تهاجمی قبل از تولد در هفته 10 در دسترس است، که از آزمایش خون برای تعیین جنسیت نوزاد و موارد دیگر استفاده می کند.
نتیجه سونوگرافی را چه زمانی دریافت می کنم؟
سونوگرافیک می تواند نتایج اسکن را در زمان انجام سونوگرافی به شما بگوید. با این حال، اگر آنها بسیار پرحرف نیستند، نگران نباشید، زیرا آنها در تلاش هستند تا هر تصویری از کودک شما را با دقت بگیرند حتی قبل از تولد، نوزادان ممکن است لجباز باشند و سونوگرافیک ممکن است مجبور باشد زوایای خلاقانه ای را به دست آورد یا حتی ترفندهایی را انجام دهد تا کودک را به موقعیت جدیدی برساند.
در حالی که اکثر اسکنها نشان میدهند که کودک همانطور که انتظار میرود رشد میکند، زمانهایی وجود دارد که نیاز به پیگیری است. در این مورد، پزشک یا مامای شما با شما مشورت می کند و اطلاعات تکمیلی را بررسی می کند.
چگونه برای اسکن آناتومی 20 هفته ای آماده شوم؟
در بیشتر موارد، هیچ چیز خاصی لازم نیست قبل از اسکن آناتومی خود انجام دهید. از آنجایی که این یکی از قرارهای قبل از زایمان طولانیتر است، مطمئن شوید که لباس راحت میپوشید و در صورت نیاز در درخواست استراحت تردید نکنید.
اسکن آنومالی چیست؟
اسکن آناتومی معمولاً بین هفته های 18 تا 23 بارداری انجام می شود. این یک معاینه فراصوت جامع است که بر روی آناتومی کودک شما تمرکز دارد.
برخلاف اسکنهای قبلی که سن حاملگی را ارزیابی میکنند، این اسکن عمیقتر میشود و رشد اندامها و سیستمهای کودک شما را با دقت ارزیابی میکند.
آن را به عنوان یک ارزیابی دقیق از رشد کودک خود در نظر بگیرید، که تصویری از رشد او ارائه می دهد و نگرانی های سلامتی را نشان می دهد.
در حین اسکن آنومالی چه چیزی بررسی می شود؟
در طول اسکن اواسط بارداری، سونوگرافیک جنبه های مختلف رشد کودک شما را به دقت بررسی می کند تا علائم ناهنجاری یا مشکلات رشدی را بررسی کند.
اسکن آناتومی شامل موارد زیر است:
بررسی دقیق آناتومی جنین: این بخش مهم از اسکن رشد فیزیکی جنین شما را با جزئیات بررسی می کند. سونوگرافی به مغز، نخاع، صورت، قلب، شکم، کلیه ها، مثانه، بازوها و پاها نگاه می کند تا هرگونه ناهنجاری رشدی را بررسی کند.
بیومتری جنین: این شامل اندازه گیری قسمت های مختلف بدن کودک برای ارزیابی رشد و تکامل است. سونوگرافی دور سر، دور شکم و طول استخوان ران را اندازه گیری می کند. این اندازهگیریها برای محاسبه وزن تخمینی جنین استفاده میشوند و بر روی نمودار رشد برای ارزیابی نحوه رشد کودک شما در مقایسه با استانداردهای رشد معمولی ترسیم میشوند.
ارزیابی مایع آمنیوتیک: سونوگرافی مقدار مایع آمنیوتیک اطراف کودک شما را ارزیابی می کند. حجم مایع آمنیوتیک یک شاخص کلیدی برای سلامت کودک شما است و می تواند بر نتیجه بارداری تأثیر بگذارد.
ارزیابی موقعیت جفت: اسکن شامل بررسی موقعیت جفت می شود. مکان آن مهم است، زیرا می تواند بر روش تحویل تأثیر بگذارد. به عنوان مثال، جفت کم ارتفاع (جفت پراویا) ممکن است احتمال سزارین را افزایش دهد.
ارزیابی دهانه رحم: اسکن اغلب شامل ارزیابی دهانه رحم است. این معمولاً از طریق شکم (روی شکم) انجام می شود. اما در برخی موارد، در صورت وجود نگرانی، ممکن است با رضایت شما اسکن ترانس واژینال انجام شود. این به بررسی علائم زایمان زودرس کمک می کند.
تعیین جنسیت: در صورت درخواست و در صورت قرار گرفتن نوزاد در وضعیت مناسب، سونوگرافیک می تواند جنسیت کودک را در طول اسکن به شما اطلاع دهد.
در اسکن آنومالی انتظار چه چیزی هست
در روز اسکن ناهنجاری خود در سونوگرافی ، می توانید انتظار یک روش ساده و غیر تهاجمی را داشته باشید. در اینجا خلاصه ای از آنچه معمولاً اتفاق می افتد آورده شده است:
آماده سازی: ممکن است از شما خواسته شود که مثانه پر داشته باشید، زیرا این کار می تواند دید تصاویر اولتراسوند را بهبود بخشد. به طور کلی، شما باید حدود چهار لیوان آب 45 دقیقه قبل از قرار خود بنوشید.
فرآیند اسکن: یک متخصص سونوگرافی ژل مخصوصی را روی شکم شما اعمال می کند و یک دستگاه دستی به نام مبدل را روی پوست شما حرکت می دهد. مبدل امواج صوتی ایمن و با فرکانس بالا منتشر می کند که تصاویری از کودک شما روی مانیتور ایجاد می کند.
مدت زمان: اسکن معمولاً حدود 30 تا 40 دقیقه طول می کشد، بسته به عواملی مانند وضعیت و حرکت کودک شما.
راحتی و ایمنی: این روش به طور کلی بدون درد است، اما ممکن است به دلیل فشار مبدل احساس ناراحتی خفیفی کنید. اگر در هر نقطه ای احساس درد کردید، لطفاً به متخصصان خود اطلاع دهید.
یافته های اسکن ناهنجاری
اسکن آناتومی اطلاعات ارزشمندی در مورد سلامت و رشد کودک شما ارائه می دهد. در بیشتر موارد، اسکن تایید می کند که کودک شما به طور معمول در حال رشد است و همه اندام ها به طور طبیعی کار می کنند.
با این حال، اسکن همچنین میتواند ناهنجاریهای احتمالی مانند:
ناهنجاری های کروموزومی: ناهنجاری های ساختاری مانند سندرم داون، تریزومی 18 و سایر شرایط کروموزومی
ناهنجاری های ساختاری: نقایص مادرزادی قلب، اسپینا بیفیدا یا ناهنجاری های اندام
نگرانی های رشد: محدودیت رشد داخل رحمی یا ماکروزومی
دقت و محدودیت های اسکن بارداری 20 هفته ای
درک این نکته مهم است که اگرچه اسکن ناهنجاری به طور موثر شرایط خاصی را تشخیص می دهد، اما خطاناپذیر نیست.
عواملی مانند موقعیت کودک، سطح مایع آمنیوتیک، وزن بدن مادر و بافت اسکار می توانند روی دید تأثیر بگذارند. برخی از شرایطی که در اواخر بارداری ایجاد می شوند یا بر قلب کودک تأثیر می گذارند ممکن است در این مرحله قابل تشخیص نباشند.
تفسیر نتایج اسکن آنومالی
پس از اسکن، سونوگرافی یافته ها را با شما در میان می گذارد. آنها ممکن است نظر دوم را بخواهند یا در صورت بروز هر گونه نگرانی، آزمایش های تشخیصی بیشتری را توصیه کنند. اکثر اسکن ها نشان می دهد که کودک به طور طبیعی رشد می کند. با این حال، در برخی موارد، اسکن های اضافی ممکن است به دلایل مختلف، از جمله استفاده از دارو، شرایط پزشکی از قبل موجود، یا یافته های غیرقطعی پیشنهاد شود.
فناوری و نوآوری اولتراسوند
سونوگرافی قبل از تولد پزشکان را قادر می سازد تا سلامت جنین در حال رشد را بررسی کنند، ناهنجاری ها را شناسایی کنند و برای مداخلات اولیه برنامه ریزی کنند.
سونوگرافی می تواند یک جزء هیجان انگیز مراقبت های دوران بارداری باشد و به والدین انتظار اولین نگاهی به جنین در حال رشد خود ارائه دهد. این غربالگریهای مهم همچنین به تیمهای زنان و زایمان امکان میدهد تا سلامت جنین را از نزدیک بررسی کنند، ناهنجاریهای داخل رحمی را شناسایی کنند و بلافاصله پس از تولد برای رفع نیازهای خاص آماده شوند. در اینجا چند سوال رایج در مورد سونوگرافی تخصصی پیش از تولد و اینکه چگونه می تواند به بهبود نتایج بارداری های پرخطر کمک کند، آورده شده است.
شفافیت نوکال به چه معناست؟
سونوگرافی شفافیت نوکال (NT) یک مرحله مهم غربالگری قبل از تولد برای بسیاری از افراد باردار است. این سونوگرافی سه ماهه اول NT را اندازه گیری می کند - ناحیه ای پر از مایع در پشت گردن جنین در حال رشد. پزشکان از این اندازهگیریها، همراه با نتایج آزمایش خون مرتبط، برای پیشبینی ناهنجاریهای کروموزومی، بهویژه تریزومی 21 (سندرم داون)، تریزومی 12 و تریزومی 18 استفاده میکنند. وقتی نتیجه غیرطبیعی باشد، میتوان آزمایشهای بیشتری را انجام داد.
ارزیابی داپلر شریان نافی چگونه کار می کند؟ ارزیابی داپلر شریان نافی روشی غیر تهاجمی برای پزشکان برای جمع آوری اطلاعات در مورد عملکرد جفت و قلب و عروق جنین بر اساس مقاومت جریان خون است. شکل موج داپلر شریان نافی طبیعی الگوی مقاومت پایینی در طول بارداری دارد. شکل موج غیرطبیعی در ارزیابی داپلر شریان نافی میتواند نشاندهنده بیماریهای جدی مانند پره اکلامپسی، فشار خون ناشی از بارداری، یا IUGR جنین باشد که همه این موارد باید به دقت بررسی شوند و میتوانند بر زمان زایمان تأثیر بگذارند.
ارزش سونوگرافی ترانس واژینال در بارداری چقدر است؟ سونوگرافی ترانس واژینال (TVU) معمولاً بهترین ابزار تصویربرداری برای استفاده در سه ماهه اول بارداری است. در مقایسه با سونوگرافی ترانس شکمی، TVU میتواند مکان اوایل بارداری را بهتر شناسایی کند، به تعیین زنده بودن بارداری کمک کند، تاریخگذاری دقیقتری را ارائه دهد و به تعیین جفتی جنینهای متعدد کمک کند. با توجه به پروب فرکانس بالاتر،TVU میتواند تصاویر واضحتر و واضحتری بهدست آورد، اندازهگیریها و جزئیات دقیقتری را ارائه دهد و نگرانیهای اصلی جنین مانند آنسفالی، هیگرومای کیستیک، و ناهنجاریهای درشت اندام و ساقه بدن را بهتر تشخیص دهد.
چگونه سونوگرافی قبل از تولد زندگی را تغییر می دهد؟
سونوگرافی قبل از تولد می تواند نتایج را برای نوزادانی که با نقایص مادرزادی قلبی (CHDs) متولد می شوند، بهبود بخشد. بیماری های قلبی عروقی شایع ترین نوع نقایص مادرزادی و همچنین عامل اصلی مرگ و میر در سراسر جهان هستند. استفاده از سونوگرافی برای تشخیص CHD در دوران بارداری، پزشکان را قادر میسازد تا نیازهای آینده کودک را پیشبینی کنند، جراحی را با دقت بیشتری برنامهریزی کنند و برای سایر مداخلات به موقع که میتوانند جان انسانها را نجات دهند، آماده شوند.
چگونه از سونوگرافی قلب جنین در بیماران مبتلا به بیماری قلبی مادرزادی استفاده می شود؟ تقریباً 1٪ از نوزادانی که هر ساله در ایالات متحده متولد می شوند دارای CHD هستند که به مراقبت های تخصصی نیاز دارد. از هر چهار نفر یک نفر مبتلا بهCHD بحرانی است که تقریباً همیشه نیاز به جراحی دارد. سونوگرافی می تواند به تشخیص بیشترCHD ها در رحم کمک کند و تیم های مراقبت های زنان و زایمان را قادر می سازد تا نیازهای فعلی و آینده جنین در حال رشد را بهتر درک کنند. با این حال، به دست آوردن تصاویر با کیفیت بالا مورد نیاز برای تشخیص درستCHD نیاز به تمرین، مهارت و دانش آناتومیک قابل توجهی دارد. در غیر این صورت، علائمCHD ممکن است نادیده گرفته شود.
چگونه سونوگرافی سه ماهه اول تشخیص زودهنگام ناهنجاری های قلب جنین را امکان پذیر می کند که می تواند به بهبود نتایج کمک کند؟ در طول سونوگرافی سه ماهه اول، برخی از یافتههای غیرطبیعی - از جمله ناهنجاریهای ساختاری، نسبت غیر طبیعی قلب به قفسه سینه، و بزرگ شدن شفافیت نوکال - به پزشکان هشدار میدهند که سلامت قلب جنین در حال رشد را بیشتر بررسی کنند. اگر این تصویربرداری و سایر آزمایشهای غیرتهاجمی قبل از تولد (NIPT) احتمال بالای ابتلا به بیماریهای قلبی عروقی را نشان دهد، پزشکان ممکن است بیماران را برای سونوگرافی زودهنگام قلب جنین و مشاوره ژنتیک به یک متخصص پرخطر ارجاع دهند. تشخیص زودهنگام بیماریهای قلبی عروقی همچنین تضمین میکند که والدین منتظر آموزش و حمایت لازم برای تصمیمگیری در مورد آزمایشهای تشخیصی قبل از تولد و درک بهتر نیازهای ویژه فرزندشان را دریافت کنند.
سونوگرافی پیش از تولد یک ابزار غربالگری کم خطر است که به پزشکان این امکان را می دهد تا سلامت کلی جنین در حال رشد را بهتر درک کنند، برای مداخلات اولیه برنامه ریزی کنند و از بهترین نتایج ممکن قبل و بعد از تولد اطمینان حاصل کنند.
سونوگرافی بارداری از چه زمانی قابل انجام است؟
یکی از سوالات رایج در دوران بارداری این است که از چه زمانی میتوان با سونوگرافی، بارداری را تشخیص داد. معمولاً اگر وضعیت مادر طبیعی باشد و مشکلی وجود نداشته باشد، انجام اولین سونوگرافی در حدود هفته هشتم بارداری توصیه میشود. در این مرحله، پزشک قادر است رشد جنین را بررسی کرده و از سلامت کلی بارداری اطمینان حاصل کند. البته در شرایط خاص، مانند وجود درد یا خونریزی، ممکن است نیاز به انجام سونوگرافی زودتر از این زمان باشد تا وضعیت دقیق بارداری مشخص شود.
بررسیهای سونوگرافی مهم در دوران بارداری
سونوگرافی اولیه (هفتههای ۶ تا ۹ بارداری):در این بازه زمانی، نخستین سونوگرافی معمولاً برای اطمینان از وقوع بارداری انجام میشود. در این مرحله، وجود ساک حاملگی بررسی میگردد، ضربان قلب جنین مشاهده میشود و همچنین تعداد جنینها (تکقلو یا چندقلو بودن) مشخص میشود.
سونوگرافی NTیا غربالگری سهماهه اول (هفتههای ۱۱ تا ۱۴):در این مرحله ضخامت پشت گردن جنین اندازهگیری میشود که میتواند اطلاعاتی درباره احتمال وجود برخی اختلالات ژنتیکی، از جمله سندرم داون، ارائه دهد.
سونوگرافی تشخیص ناهنجاریها (هفتههای ۱۸ تا ۲۲):این سونوگرافی جهت بررسی جزئیات مربوط به شکلگیری اندامها و ساختارهای داخلی بدن جنین صورت میگیرد. هدف آن، شناسایی ناهنجاریها و مشکلات رشدی احتمالی است.
سونوگرافی در مراحل پایانی بارداری (پس از هفته ۲۸):در این مرحله، تمرکز اصلی بر رشد جنین، وضعیت قرارگیری جفت، و میزان مایع آمنیوتیک است. این اطلاعات نقش مهمی در ارزیابی سلامت کلی جنین دارند.
تعداد سونوگرافیهای دوران بارداری
در طول دوران بارداری، معمولاً چهار مرحله مهم برای انجام سونوگرافی وجود دارد که هرکدام نقش خاصی در ارزیابی وضعیت مادر و جنین دارند:
سونوگرافی ابتدایی: در مراحل آغازین بارداری، یکی از سونوگرافیها بهمنظور بررسی محل قرارگیری جنین در رحم انجام میشود. این بررسی برای تشخیص بارداری داخل رحمی یا خارج رحمی اهمیت دارد.
بررسی رشد اولیه جنین– هفته دوازدهم: در حدود هفته ۱۲ بارداری، سونوگرافی جهت ارزیابی تکامل اولیه اندامهای جنین انجام میگیرد. در این مرحله، مواردی مانند ضخامت پشت گردن، شکل بینی، وضعیت معده و مثانه، تقارن اندامها، و فرمگیری سر نوزاد بررسی میشود. همچنین صدای قلب جنین شنیده میشود و طول بدن اندازهگیری میشود تا سن دقیق بارداری مشخص گردد. در صورتی که علائمی مشکوک نظیر ضخامت زیاد ناحیه گردن (بیش از ۳ میلیمتر) دیده شود، پزشک ممکن است آزمایش آمنیوسنتز را برای بررسی اختلالات کروموزومی توصیه کند.
بررسی دقیقتر اندامها– هفته بیستودوم: در این بازه زمانی، اعضای داخلی بدن جنین مانند قلب و مغز رشد بیشتری یافتهاند و از طریق سونوگرافی قابل مشاهده هستند. علاوه بر ارزیابی سلامت اندامهای حیاتی، جنسیت جنین نیز در این مرحله معمولا مشخص میشود.
ارزیابی نهایی رشد– هفته سیودوم: در هفته ۳۲، رشد جسمی جنین تقریباً کامل شده است. به دلیل محدودیت فضای رحم، جنین حالت جمعشدهتری به خود میگیرد. در این زمان سونوگرافی برای بررسی کامل بودن رشد مغز و سایر اعضای حیاتی انجام میشود.
موارد نیاز به سونوگرافی بیشتر از چهار بار
در برخی شرایط پزشکی خاص، انجام سونوگرافی بیشتر از چهار بار ضرورت پیدا میکند. این شرایط میتوانند شامل موارد زیر باشند:
- فشار خون بالا در مادر
- وجود بیماریهایی مانند دیابت
- کوچک بودن اندازه جنین نسبت به سن بارداری
- احتمال وجود بارداری چندقلویی
در این موارد، پزشک ممکن است بر اساس وضعیت مادر و جنین، سونوگرافیهای تکمیلی بیشتری را تجویز کند تا سلامت روند بارداری به دقت تحت نظر باشد.
اگر بارداری به صورت طبیعی و بدون مشکل پیش برود، معمولاً آخرین سونوگرافی در هفته بیستم انجام میشود. اما در صورتی که پزشک طی سونوگرافی هفته بیستم مشکلی مشاهده کند، احتمال دارد که نیاز به انجام سونوگرافیهای بیشتری در طول بارداری باشد.
چه زمانی بارداری در سونوگرافی قابل مشاهده است؟
بارداری معمولاً از حدود هفته پنجم بارداری از طریق سونوگرافی واژینال قابل تشخیص میباشد، زمانی که کیسه حاملگی در رحم دیده میشود. در سونوگرافی شکمی ممکن است این تشخیص کمی دیرتر، یعنی در هفته ششم یا هفتم، امکانپذیر باشد. به همین دلیل، برای تشخیص زودهنگام بارداری، استفاده از سونوگرافی واژینال دقت بیشتری دارد و در مراحل اولیه بارداری توصیه میشود.
اولین سونوگرافی بارداری چه زمانی انجام میشود؟
اولین سونوگرافی معمولاً بین هفتههای ۶ تا ۸ بارداری انجام میشود که در این بازه زمانی، امکان مشاهده کیسه بارداری، کیسه زرده و حتی ضربان قلب جنین وجود دارد. این معاینه به تأیید بارداری داخل رحمی، تخمین سن دقیقتر بارداری و بررسی احتمال بارداری چندقلویی یا مشکلات احتمالی کمک میکند.
آیا سونوگرافی در هفته اول بارداری بارداری را نشان میدهد؟
در هفته اول بارداری، که بر اساس اولین روز آخرین قاعدگی حساب میشود و هنوز لقاح انجام نشده، هیچ نشانهای از بارداری در سونوگرافی قابل مشاهده نیست. حتی پس از لقاح نیز معمولاً ۲ تا ۳ هفته طول میکشد تا کیسه بارداری در سونوگرافی نمایان شود؛ بنابراین انجام سونوگرافی در هفته اول به طور معمول نتیجهای ندارد.
دلایل عدم مشاهده بارداری در سونوگرافی چیست؟
یکی از مهمترین دلایل این است که سونوگرافی خیلی زود انجام شده و کیسه حاملگی هنوز قابل دیدن نیست. همچنین، احتمال بارداری خارج رحمی یا سقط زودرس نیز وجود دارد. در مواردی ممکن است اشتباه در تخمین سن بارداری باعث عدم دیده شدن جنین شود. در این شرایط، پزشک معمولاً انجام سونوگرافی مجدد یا آزمایش خون برای اندازهگیری سطح هورمون بتا hCG را پیشنهاد میدهد.
سونوگرافی های لازم در بارداری
در دوران بارداری، سونوگرافی یکی از مهمترین ابزارهای مراقبتی برای اطمینان از سلامت مادر و جنین به شمار میآید. این روش تصویربرداری غیرتهاجمی به پزشکان کمک میکند تا وضعیت رشد جنین، سلامت اعضا و وجود یا عدم وجود ناهنجاریهای احتمالی را به دقت بررسی کنند. اهمیت انجام سونوگرافی در این دوره تا حدی است که متخصصان زنان و زایمان به انجام منظم و پیوسته آن توصیه میکنند، چرا که میتواند مشکلات را در مراحل اولیه شناسایی و حتی در برخی موارد درمان کند.
زمانبندی و تعداد سونوگرافیها در دوران بارداری بستگی به شرایط جسمی مادر، وضعیت جنین و نظر پزشک متخصص دارد و ممکن است برای هر فرد متفاوت باشد. به طور معمول، در طول دوره بارداری سه تا چهار بار انجام سونوگرافی پیشنهاد میشود. این تعداد ممکن است در صورت وجود شرایط خاص یا بروز هر گونه مشکل بیشتر شود. از طرفی، سونوگرافی در کنار دیگر آزمایشها مانند تستهای غربالگری، آمنیوسنتز یا نمونهبرداری از پرزهای جفتی انجام میشود تا تشخیصها دقیقتر و کاملتر باشند.
سونوگرافیهای دوران بارداری را میتوان به دو دسته کلی تقسیم کرد: سونوگرافیهای روتین و معمول که همه مادران باردار باید انجام دهند و سونوگرافیهای تشخیصی که در صورت نیاز و به تشخیص پزشک برای بررسی دقیقتر مشکلات احتمالی توصیه میشود. سونوگرافیهای معمول به منظور کنترل روند طبیعی رشد جنین، بررسی ضربان قلب، موقعیت جفت و مایع آمنیوتیک انجام میشود و این موارد به پزشک کمک میکند تا وضعیت کلی بارداری را تحت نظر داشته باشد.
در هفتههای ابتدایی بارداری، معمولاً اولین سونوگرافی انجام میشود که هدف از آن تأیید بارداری، تعیین دقیق سن جنین و بررسی تعداد جنینهاست. این مرحله برای تعیین زمان زایمان نیز اهمیت دارد. در هفتههای بعدی، سونوگرافیهای غربالگری برای بررسی ناهنجاریهای احتمالی و رشد اندامها انجام میشود. یکی از مهمترین سونوگرافیها، اسکن آنومالی در حدود هفته ۱۸ تا ۲۲ بارداری است که در آن تمامی اندامها و ساختارهای جنین به دقت بررسی میشوند و اختلالات مادرزادی در صورت وجود تشخیص داده میشوند.
سونوگرافیهای تکمیلی معمولاً زمانی انجام میشود که پزشک به دلیل نتایج غیرطبیعی یا مشکلات مشکوک در سونوگرافیهای روتین به بررسی دقیقتر نیاز داشته باشد. این نوع سونوگرافیها ممکن است شامل بررسیهای تخصصی قلب جنین، مغز، سیستم ادراری یا سایر اعضا باشد و معمولاً با تجهیزات پیشرفتهتری انجام میگیرد.
همچنین در برخی شرایط خاص مانند بارداریهای پرخطر که مادر دارای بیماریهایی مثل دیابت یا فشار خون بالا است یا سابقه سقط جنین دارد، تعداد سونوگرافیها و دفعات کنترلها افزایش مییابد تا هرگونه تغییر یا مشکل به موقع شناسایی و مدیریت شود. علاوه بر این، سونوگرافی میتواند در مواردی مانند تعیین موقعیت جنین، بررسی سلامت جفت و میزان مایع آمنیوتیک نقش مهمی داشته باشد که برای تصمیمگیریهای بعدی پزشکی ضروری است.
نکته مهم این است که انجام سونوگرافی هیچ خطری برای مادر یا جنین ندارد و روش کاملاً ایمنی است که با استفاده از امواج صوتی، تصویر واضح و قابل اعتمادی از داخل رحم فراهم میکند. همین ویژگی باعث شده تا این روش به یکی از اصلیترین و پرکاربردترین روشهای مراقبت در دوران بارداری تبدیل شود.
توصیه میشود مادران باردار حتماً طبق برنامه و زمانبندی تعیین شده توسط پزشک معالج خود به انجام سونوگرافیها اقدام کنند و از انجام سونوگرافیهای غیرضروری و بدون تجویز پزشک خودداری کنند. انجام منظم سونوگرافی نه تنها به تشخیص به موقع مشکلات کمک میکند بلکه موجب آرامش خاطر مادر و خانواده میشود و روند بارداری را به بهترین شکل ممکن تحت کنترل قرار میدهد. این مراقبتهای تصویربرداری نقش مهمی در تضمین سلامت نوزاد و کاهش خطرات احتمالی دارد و به مادران این امکان را میدهد که با خیالی آسودهتر دوران بارداری را پشت سر بگذارند.
زمان سونوگرافیهای مهم در دوران بارداری
در دوران بارداری، سونوگرافیها نقش بسیار مهمی در پایش سلامت مادر و جنین دارند. انجام بهموقع هر یک از این سونوگرافیها به پزشک کمک میکند تا رشد و تکامل جنین را بررسی کرده و در صورت بروز مشکل، اقدامات لازم را انجام دهد. این سونوگرافیها در بازههای زمانی مشخصی انجام میشوند که در ادامه به تفصیل به آنها میپردازیم.
سونوگرافی ابتدایی (هفته ۶ تا ۹ بارداری)
در مراحل اولیه بارداری، اولین سونوگرافی انجام میشود تا وجود بارداری داخل رحم تأیید شود. این سونوگرافی مشخص میکند که جنین در جای درستی در رحم قرار گرفته یا نه، چرا که در برخی موارد نادر، بارداری خارج رحمی اتفاق میافتد. علاوه بر این، پزشک با مشاهده تصویر سونوگرافی، میتواند تعداد جنینها را شناسایی کند و بارداری تکقلویی یا چندقلویی را مشخص نماید. شنیدن صدای ضربان قلب جنین در این مرحله نیز یکی از نشانههای مثبت رشد اولیه جنین محسوب میشود.
سونوگرافی NT (هفته ۱۱ تا ۱۴ بارداری)
در پایان سهماهه اول بارداری، سونوگرافیای به نام NT انجام میشود که هدف آن بررسی احتمال بروز برخی ناهنجاریهای ژنتیکی مانند سندرم داون است. در این اسکن، ضخامت مایع پشت گردن جنین اندازهگیری میشود. علاوه بر آن، ساختار کلی بدن جنین مثل جمجمه، دستها، پاها و ستون فقرات نیز مورد بررسی قرار میگیرد. معمولاً همراه این سونوگرافی، یک آزمایش خون غربالگری نیز انجام میشود تا دقت تشخیص افزایش یابد.
سونوگرافی آنومالی (هفته ۱۸ تا ۲۲ بارداری)
این مرحله یکی از مهمترین بررسیهای دوران بارداری محسوب میشود. در سونوگرافی آنومالی، پزشک به دقت تمام اندامهای داخلی و خارجی جنین را ارزیابی میکند. مواردی مانند اندازهگیری سر، بررسی ساختار مغز، قلب، کلیهها، ستون فقرات، دستان و پاها در این مرحله انجام میگیرد. همچنین، این سونوگرافی میتواند به تشخیص اختلالات مادرزادی مانند ناهنجاریهای قلبی یا نقصهای لوله عصبی کمک کند. در این زمان، معمولاً امکان تشخیص جنسیت جنین نیز وجود دارد، البته اگر شرایط مناسب باشد و جنین همکاری کند.
سونوگرافی رشد (هفته ۲۸ تا ۳۲ بارداری)
در سهماهه سوم بارداری، سونوگرافیای برای بررسی رشد جنین انجام میشود. پزشک اندازههای جنین را با مقادیر استاندارد مقایسه میکند تا اطمینان حاصل شود که او در محدوده طبیعی رشد قرار دارد. در این مرحله، وضعیت جفت و میزان مایع آمنیوتیک نیز بررسی میشود. این اطلاعات برای تشخیص وضعیت سلامت جنین و میزان اکسیژنرسانی اهمیت زیادی دارد. در صورت نیاز، ممکن است سونوگرافی داپلر برای بررسی جریان خون در بند ناف نیز انجام شود تا مشکلات احتمالی در رشد جنین شناسایی گردد.
سونوگرافی نهایی (هفته ۳۶ تا ۴۰ بارداری)
در هفتههای پایانی بارداری، سونوگرافی دیگری برای بررسی وضعیت آمادگی زایمان انجام میشود. در این مرحله، موقعیت قرارگیری جنین بررسی میشود که مشخص میکند آیا او بهدرستی در حالت سر به پایین قرار دارد یا خیر. همچنین، وضعیت جفت و میزان مایع آمنیوتیک مجدداً ارزیابی میشود، چرا که این عوامل تأثیر مستقیم بر تصمیمگیری در مورد نوع زایمان (طبیعی یا سزارین) دارند. وزن تخمینی جنین نیز بررسی میشود تا در صورت بزرگ بودن یا کوچک بودن غیرطبیعی، اقدامات لازم انجام شود.