آمادگی سونو گرافی فیبرو اسکن کبد
آماده سازی سونو گرافی فیبرو اسکن کبد: الاستوگرافی کبد
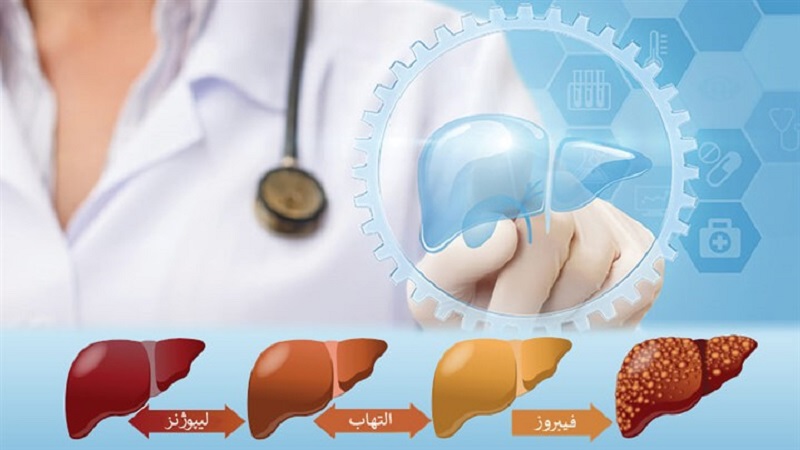
در مورد الاستوگرافی کبد : الاستوگرافی موج برشی دوبعدی کبد یک فناوری مدرن برای اندازه گیری سفتی کبد شما است. سفتی کبد به دلیل رسوب بافت اسکار فیبری زمانی ایجاد می شود که کبد سعی می کند خود را از آسیب های ناشی از شرایطی مانند هپاتیت C ترمیم کند. این اسکن اولتراسوند غیر تهاجمی از امواج صوتی با فرکانس بالا (که سپس به تصاویر تبدیل می شوند) برای ارائه به پزشک استفاده می کند. از امواج صوتی نیز برای ارزیابی سفتی کبد شما استفاده می شود.
بیماران مبتلا به دیابت نوع 2 یا پیش دیابت و افزایش آنزیم های کبدی (آلانین آمینوترانسفراز) یا کبد چرب در سونوگرافی باید از نظر وجود استئاتوهپاتیت غیر الکلی و فیبروز کبدی بررسی شوند.
دیابت با ایجاد بیماری کبد چرب غیر الکلی از جمله با موارد شدیدتر آن مانند استئاتوهپاتیت غیر الکلی، فیبروز کبدی، سیروز و کارسینوم سلولی کبدی مرتبط است.
افزایش غلظت ترانس آمینازهای کبدی با BMI بالاتر، دور کمر و سطوح تری گلیسیرید و سطوح پایین تر کلسترولHDL مرتبط است.
آزمایشات غیرتهاجمی مانند الاستوگرافی یا بیومارکرهای فیبروز ممکن است برای ارزیابی خطر فیبروز استفاده شود، اما ممکن است برای تشخیص قطعی مراجعه به متخصص کبد و بیوپسی کبد لازم باشد.
مداخلاتی که ناهنجاری های متابولیک را در بیماران دیابتی بهبود می بخشد (کاهش وزن، کنترل قند خون و درمان با داروهای خاص برای هیپرگلیسمی یا دیس لیپیدمی) برای بیماری کبد چرب نیز مفید است.
اگر سوالی در مورد رادیولوژی و سونوگرافی دارید و یا پزشک برایتان رادیولوژی یا سونوگرافی تجویز کرده است
می توانید با ما در مرکز سونوگرافی الوند در تماس باشید.
آیا این همان فیبروسکن است؟
فیبروسکان نام تجاری یک فناوری قدیمی برای اندازه گیری سفتی کبد است که "الاستوگرافی گذرا" نامیده می شود. این یک آزمایش مبتنی بر تصویر نیست و به اندازه الاستوگرافی موج برشی دوبعدی جدید ما دقیق یا قابل اعتماد نیست. پزشک شما به راحتی می تواند نتایج ما را با هر آزمایش فیبروسکن قبلی که ممکن است انجام داده اید مقایسه کند.
چرا به جای فیبروسکن از الاستوگرافی دو بعدی استفاده کنیم؟
دقیق تر از فیبروسکن
ارزانتر از فیبروسکن و بدون هزینه اضافی برای ارزیابی استئاتوز (کبد چرب)
راحت تر - سونوگرافی خود را همزمان انجام دهید، بدون نیاز به چندین قرار ملاقات
کل کبد برای ارزیابی توده های بالقوه کبد تصویربرداری می شود.
قبل از سونو گرافی فیبرو اسکن کبد
از مصرف چربی های اضافی شب قبل از معاینه و غذاهای جامد 8 ساعت قبل از امتحان خودداری کنید. مقادیر کمی از خوردن مایعات مجاز است. هر دارویی باید در صورت نیاز مصرف شود. اگر در همان جلسه سونوگرافی لگن نیز انجام می دهید، باید قبل از معاینه 1 لیتر آب نیز بنوشید و مثانه را خالی نکنید.
در طول سونو گرافی فیبرو اسکن کبد
از شما خواسته می شود که همه چیز را از کمر به بالا درآورید و یک لباس راحتی بپوشید. تکنسین شما را به اتاق سونو گرافی می برد.
بعد از سونو گرافی فیبرو اسکن کبد
پس از اتمام سونو گرافی ، می توانید به فعالیت های عادی خود بازگردید.
فیبروسکن برای بررسی التهاب کبد
فیبروسکن نوعی سونوگرافی برای اندازه گیری التهاب در کبد شما است. سونو گرافی فیبرو اسکن کبد به پزشک کمک می کند:
درک کنید که چقدر جای زخم (فیبروز) در کبد شما وجود دارد
درمان خود را برنامه ریزی کنید
انجام فیبروسکن سریع و بدون درد است. یک دستگاه کوچک امواج صوتی با فرکانس بالا تولید می کند که تصویری از داخل کبد شما ایجاد می کند. این دستگاه وارد بدن شما نمی شود. بعید است که این آزمایش خطر یا عارضه ای داشته باشد. برای انجام فیبروسکن، باید بتوانید روی تخت معاینه دراز بکشید. لطفاً اگر فکر می کنید که این کار برای شما دشوار است، قبل از قرار ملاقات خود به ما بگویید.
آماده شدن برای اسکن شما
شما باید مصرف داروهای تجویز شده را ادامه دهید.
2 ساعت قبل از فیبروسکن چیزی نخورید یا ننوشید. در صورت نیاز میتوانید جرعههای کوچک آب یا مایع شفاف بنوشید، اما مقدار زیاد آن را ننوشید.
قبل از فیبروسکن، ما در مورد اسکن با شما صحبت می کنیم و مطمئن می شویم که از انجام آن راضی هستید.
برای اسکن نیازی به درآوردن لباس ندارید. با این حال، توصیه می کنیم که لباس راحت بپوشید زیرا باید شکم شما را بررسی کنیم. شما نیازی به برداشتن جواهرات خود ندارید.
در طول سونو گرافی فیبرو اسکن کبد شما
ما از شما می خواهیم که روی تخت معاینه دراز بکشید و دست راست خود را بالای سر خود قرار دهید.
پرستار در شکم شما محل مناسبی را برای قرار دادن پروب برای اسکن پیدا می کند. کاوشگر دستگاه کوچکی است که امواج صوتی را به صورت پالس (ارتعاشات خفیف یا انفجارهای کوتاه) ارسال می کند.
امواج صوتی از طریق پوست شما به کبد شما می گذرد و به عقب باز می گردد. این مانند یک تلنگر ملایم در کنار پوست شما است نباید هیچگونه دردی را احساس کنید.
اسکنر مدت زمانی را که طول می کشد تا موج صوتی به عقب برگردد را اندازه گیری می کند. این کار را حداقل 10 بار تکرار می کنیم تا مطمئن شویم نتیجه دقیقی به دست می آید. سپس اسکنر میانگین قرائت را محاسبه می کند.
سونو گرافی فیبرو اسکن کبد معمولا بین 5 تا 10 دقیقه طول می کشد و پس از آن می توانید به فعالیت های معمول خود بازگردید.
مقالات پیشنهادی :
آمادگی سونو گرافی داپلر بیضه
آمادگی سونو گرافی پاپاورین
معاینه فیبروسکن چگونه انجام می شود؟
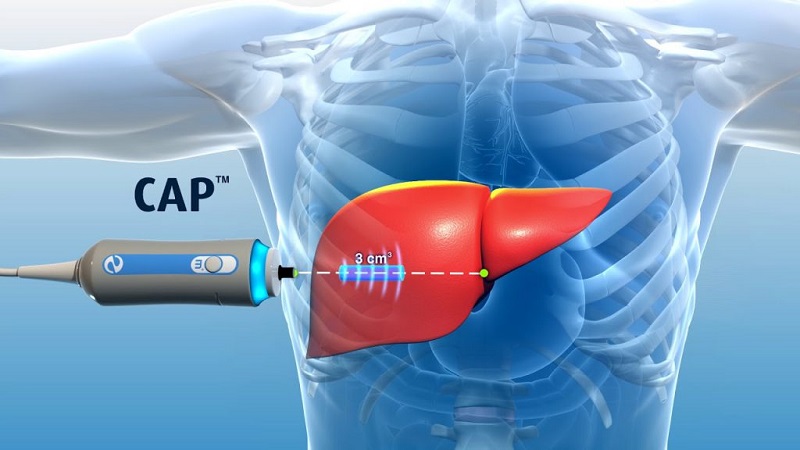
شما به پشت دراز می کشید و دست راست خود را پشت سر خود بالا آورده اید. اپراتور یک ژل مبتنی بر آب را روی پوست اعمال می کند و پروب را در مجاورت کبد شما قرار می دهد. سپس اپراتور کبد شما را اسکن می کند تا 10 اندازه گیری معنی دار را که در همان مکان انجام شده است، بگیرد. نتیجه در پایان معاینه به صورت عددی بر حسب «کیلو پاسکال» (کیلو پاسکال) ارائه میشود. پزشک نتیجه را همراه با سایر اطلاعات معاینه کلی شما تفسیر میکند.
چگونه باید برای معاینه خود آماده شوم؟
در آمادگی سونو گرافی فیبرواسکن از بیماران خواسته می شود که لباس های گشاد بپوشند و باید بتوانند در حین انجام آزمایش به مدت 10 دقیقه یا بیشتر روی میز معاینه دراز بکشند. از بیماران خواسته می شود حداقل 3 ساعت قبل از انجام آزمایش مایعات یا جامدات مصرف نکنند تا احتمال به دست آوردن نتایج قابل اعتماد آزمایش افزایش یابد. اسکن معمولاً 10 تا 15 دقیقه طول می کشد تا کامل شود، اما بیماران باید برنامه ریزی کنند که 30 دقیقه در اینجا باشند تا زمانی برای آماده شدن داشته باشند.
مهم است که معاینه فیبروسکن خود را با معده خالی انجام دهید. حداقل سه ساعت قبل از معاینه چیزی نخورید. لباس های راحت بپوشید که امکان دسترسی به سمت راست قفسه سینه شما را فراهم کند. اگر باردار هستید یا دستگاههای قابل کاشت فعالی مانند ضربانساز، دفیبریلاتور یا پمپ دارید، مهم است که به پزشک خود اطلاع دهید.
در طول الاستوگرافی چه چیزی را باید انتظار داشت؟
جلسه فیبروسکن شما بدون درد و آسان خواهد بود. متخصصان ما قبل از شروع آزمایش مطمئن می شوند که شما راحت هستید و ژل استفاده شده خنک و تسکین دهنده است. ممکن است لرزش خفیفی از پروب احساس کنید، اما دردناک نیست. اگر در حین عمل احساس ناراحتی کردید، فوراً به متخصص خود اطلاع دهید، زیرا این طبیعی نیست.
فواید فیبروسکن یا الاستوگرافی
فیبروسکن راهی سریع، آسان و بدون درد برای ارزیابی سلامت کبد شما است. همچنین هزینه کمتری نسبت به بیوپسی دارد و خطرات مشابهی را به همراه ندارد. این آزمایش را می توان در مرکز سونوگرافی ما انجام داد. با نتایج فیبروسکن و الاستوگرافی کبد شما، متخصصان ما می توانند یک برنامه درمانی مناسب برای شرایط شما ایجاد کنند.
مزایای فیبروسکن چیست؟
صرف نظر از علت، بیماری های موثر بر کبد به طور کلی باعث التهاب می شوند که سلول ها را از بین می برد. پس از این، تکنیک های ترمیم به طور طبیعی با تجمع تدریجی فیبر کلاژن توسعه می یابد.
دانستن درجه فیبروز برای تشخیص و همچنین نظارت و بررسی هر گونه پیشرفت بیماری مفید است. در گذشته این کار به طور سنتی با بیوپسی کبد انجام می شد. بیوپسی شامل برداشتن یک نمونه کوچک از کبد برای تجزیه و تحلیل آن با سوراخ کردن پوست یا از طریق وریدهای داخل کبدی است.
بیوپسی کبد علیرغم پرکاربردترین روش، معایبی دارد. بیمار باید بین 12 تا 24 ساعت در بیمارستان باشد و ارزیابی همیشه آسان نیست زیرا توزیع فیبروز کبد مبهم است و همگن نیست.
عوارضی ممکن است از بیوپسی کبد ایجاد شود. با این حال، بیشتر این عوارض خفیف هستند و بیماران گاهی اوقات درد در محل سوراخ، درد در اطراف کبد یا درد در گردن یا شانه را تجربه می کنند. عوارض جدی تر ممکن است شامل خونریزی ، پنوموتوراکس (جمع شدن ریه)، هموتوراکس، پرفراژ اندام ، پریتونیت صفراوی و در موارد بسیار شدید اما نادر، مرگ باشد.
چه زمانی فیبروسکن توصیه می شود؟
فیبروسکان در بیمارانی که هپاتیت C (HCV)، هپاتیت مزمن ناشی از هپاتیت B (HBV)، ترکیبی از هپاتیت C وHIV، بیماری کبد الکلی، استئاتوز کبدی (کبد چرب) تشخیص داده شده یا تحت نظارت هستند، بسیار رایج است. ) بیماری های غیر الکلی، کلستاتیک مزمن، سیروز کبدی و نظارت بر بیماران قبل و بعد از پیوند کبد.
مقالات پیشنهادی :
الاستوگرافی چیست و چرا انجام می شود؟
الاستوگرافی چیست؟
الاستوگرافی کبد چیست؟
فیبرواسکن کبد چیست
نتیجه "بد" از فیبروسکن نشان دهنده چیست؟
موارد ابتلا به بیماری کبد چرب غیر الکلی و کبد چرب در حال افزایش است. افزایش تعداد موارد جدید به دلیل تغییر رژیم غذایی نا مناسب جمعیت و افزایش سندرم های متابولیک مرتبط با چاقی، فشار خون بالا، دیابت و دیس لیپیدمی (افزایش کلسترول و تری گلیسیرید) انتظار می رود.
فیبروسکن علاوه بر اندازهگیری فیبروز و (CAP) پارامتر کاهش کنترلشده، میتواند میزان چربی کبد را که برای تشخیص زودهنگام بسیار مهم است، تعیین کند. این آزمایش به پزشک اجازه می دهد تا مرحله فیبروز کبدی (سختی) را از مرحله خفیف تا مرحله پیشرفته تر (سیروز) دریابد.