ماموگرافی دیجیتال؛ ماموگرافی دیجیتال یا ماموگرافی غربالگری نوع خاصی از تصویربرداری پستان است که از اشعه ایکس با دوز پایین برای تشخیص زودهنگام سرطان - قبل از اینکه زنان علائم را تجربه کنند - در زمانی که قابل درمان است استفاده می کند.
در مورد علائم یا مشکلات پستان، جراحی های قبلی، مصرف هورمون، داشتن سابقه خانوادگی یا شخصی سرطان سینه، و در صورت وجود احتمال بارداری، به پزشک خود اطلاع دهید. در صورت امکان، کپی هایی از ماموگرافی های قبلی خود را تهیه کرده و در روز معاینه در اختیار رادیولوژیست خود قرار دهید. جواهرات را در خانه بگذارید و لباس های گشاد و راحت بپوشید. ممکن است از شما خواسته شود که لباس راحتی بپوشید. از دئودورانت، پودر تالک یا لوسیون زیر بغل یا روی سینه خود استفاده نکنید زیرا ممکن است در ماموگرافی ظاهر شوند و در تشخیص صحیح اختلال ایجاد کنند.
ماموگرافی چیست؟
ماموگرافی یک تصویربرداری پزشکی تخصصی است که از یک سیستم اشعه ایکس با دوز پایین برای دیدن داخل سینه ها استفاده می کند. معاینه ماموگرافی، به نام ماموگرافی، به تشخیص زودهنگام بیماری های پستان در زنان کمک می کند.
معاینه اشعه ایکس به پزشکان در تشخیص و درمان شرایط پزشکی کمک می کند. شما را در معرض دوز کمی از تابش یونیزه قرار می دهد تا تصاویری از داخل بدن تولید کند. اشعه ایکس قدیمی ترین و رایج ترین شکل تصویربرداری پزشکی است.
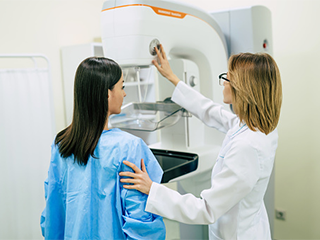
اگر سوالی در مورد ماموگرافی یا سونوگرافی دارید ویا پزشک برایتان ماموگرافی یا سونوگرافی تجویز کرده است
می توانید با ما در مرکز سونوگرافی و ماموگرافی الوند در تماس باشید.
سه پیشرفت اخیر در ماموگرافی شامل ماموگرافی دیجیتال، تشخیص به کمک کامپیوتر و توموسنتز پستان است.
ماموگرافی دیجیتال که به آن ماموگرافی دیجیتال کامل میدان (FFDM) نیز گفته می شود، یک سیستم ماموگرافی است که در آن فیلم اشعه ایکس با وسایل الکترونیکی جایگزین می شود که اشعه ایکس را به تصاویر ماموگرافی از پستان تبدیل می کند. این سیستمها شبیه به سیستمهایی هستند که در دوربینهای دیجیتال یافت میشوند و کارایی آنها باعث میشود تصاویر بهتری با دوز تشعشع کمتری داشته باشند. این تصاویر از پستان برای بررسی توسط رادیولوژیست و برای نگهداری طولانی مدت به کامپیوتر منتقل می شود. تجربه بیمار در حین ماموگرافی دیجیتال شبیه به ماموگرافی فیلم معمولی است.
سیستمهای تشخیص به کمک رایانه (CAD) تصاویر ماموگرافی دیجیتالی را برای مناطق غیرعادی از چگالی، جرم یا کلسیفیکاسیون که ممکن است نشان دهنده وجود سرطان باشد، جستجو میکنند. سیستم CAD این نواحی را روی تصاویر برجسته می کند و به رادیولوژیست هشدار می دهد تا این ناحیه را به دقت ارزیابی کند.
توموسنتز پستان که ماموگرافی سه بعدی (3-D) و توموسنتز دیجیتال سینه (DBT) نیز نامیده میشود، شکل پیشرفته تصویربرداری پستان است که در آن تصاویر متعددی از سینه از زوایای مختلف گرفته شده و بازسازی میشوند ("سنتز") به سه شکل. مجموعه تصویر بعدی به این ترتیب، تصویربرداری سه بعدی پستان مشابه تصویربرداری توموگرافی کامپیوتری (CT) است که در آن یک سری "برشهای" نازک با هم جمع میشوند تا بازسازی سه بعدی بدن را ایجاد کنند.
اگرچه دوز تشعشع برای برخی از سیستمهای توموسنتز پستان کمی بالاتر از دوز مورد استفاده در ماموگرافی استاندارد است، اما همچنان در سطوح ایمن مورد تایید FDA برای تشعشعات حاصل از ماموگرافی باقی میماند. برخی از سیستم ها دوزهای بسیار شبیه به ماموگرافی معمولی دارند.
مطالعات جمعیتی بزرگ نشان داده است که غربالگری با توموسنتز سینه منجر به بهبود نرخ تشخیص سرطان سینه و کاهش "تحرک تماس" می شود، مواردی که زنان به دلیل یک یافته غیرطبیعی بالقوه از غربالگری برای آزمایش های اضافی فراخوانده می شوند.
توموسنتز سینه همچنین ممکن است منجر به موارد زیر شود:
تشخیص زودهنگام سرطان های کوچک سینه که ممکن است در ماموگرافی معمولی پنهان شوند
بیوپسی های غیر ضروری یا آزمایش های اضافی کمتر
احتمال بیشتر تشخیص تومورهای متعدد سینه
تصاویر واضح تر از ناهنجاری ها در بافت متراکم پستان
دقت بیشتر در تعیین اندازه، شکل و محل ناهنجاری های سینه
برخی از کاربردهای رایج این روش چیست؟
ماموگرافی به عنوان یک ابزار غربالگری برای تشخیص زودهنگام سرطان سینه در زنانی که هیچ علامتی ندارند استفاده می شود. آنها همچنین می توانند برای تشخیص و تشخیص بیماری پستان در زنانی که علائمی مانند توده، درد، فرورفتگی پوست یا ترشحات نوک سینه را تجربه می کنند، استفاده شوند.
ماموگرافی غربالگری
ماموگرافی نقش اصلی را در تشخیص زودهنگام سرطان سینه ایفا می کند، زیرا می تواند تغییراتی را در پستان سالها قبل از اینکه بیمار یا پزشک احساس کند، نشان دهد. دستورالعملهای کنونی کالج آمریکایی رادیولوژی (ACR) و شبکه ملی جامع سرطان (NCCN) توصیه میکنند هر سال ماموگرافی غربالگری را برای زنان از سن 40 سالگی شروع کنند. تحقیقات نشان داده است که ماموگرافی سالانه منجر به تشخیص زودهنگام سرطان سینه میشود. اکثر درمان های قابل درمان و حفظ سینه در دسترس هستند.
ACR و موسسه ملی سرطان (NCI) همچنین پیشنهاد میکنند که زنانی که سرطان سینه داشتهاند و آنهایی که به دلیل سابقه خانوادگی سرطان سینه یا تخمدان در معرض خطر بیشتری هستند، باید توصیههای پزشکی متخصص را در مورد اینکه آیا باید قبل از شروع غربالگری انجام دهند یا خیر، دریافت کنند. سن 40 سالگی و نیاز به سایر انواع غربالگری. اگر در معرض خطر ابتلا به سرطان سینه هستید، ممکن است علاوه بر ماموگرافی سالانه، نیاز به MRI سینه نیز داشته باشید.
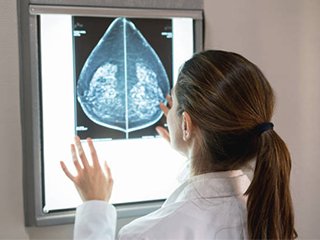
ماموگرافی تشخیصی
ماموگرافی تشخیصی برای ارزیابی بیمار با یافتههای بالینی غیرطبیعی - مانند توده سینه یا ترشحات نوک سینه - که توسط زن یا پزشک او پیدا شده است، استفاده میشود. ماموگرافی تشخیصی نیز ممکن است پس از یک ماموگرافی غربالگری غیرطبیعی به منظور ارزیابی ناحیه مورد نظر در معاینه غربالگری انجام شود.
چگونه باید برای ماموگرافی آماده شوم؟
قبل از برنامه ریزی ماموگرافی، انجمن سرطان آمریکا (ACS) و سایر سازمان های تخصصی توصیه می کنند که هر گونه یافته جدید یا مشکل در سینه های خود را با پزشک خود در میان بگذارید. علاوه بر این، پزشک خود را از هرگونه جراحی قبلی، مصرف هورمون و سابقه خانوادگی یا شخصی سرطان سینه مطلع کنید.
اگر سینه های شما در این زمان معمولا حساس هستند، ماموگرافی خود را برای هفته قبل از قاعدگی برنامه ریزی نکنید. بهترین زمان برای انجام ماموگرافی یک هفته پس از پریود است. در صورت وجود هرگونه احتمال بارداری، همیشه به پزشک یا تکنسین اشعه ایکس اطلاع دهید.
ACS همچنین به شما توصیه می کند:
در روز معاینه از دئودورانت، پودر تالک یا لوسیون زیر بغل یا سینه خود استفاده نکنید. اینها می توانند در ماموگرافی به صورت لکه های کلسیمی ظاهر شوند.
هر گونه علائم یا مشکل پستان را برای تکنسینی که معاینه را انجام می دهد، توضیح دهید.
ماموگرافی های قبلی خود را بگیرید و در صورتی که در مکان دیگری انجام شده باشد، در اختیار رادیولوژیست قرار دهید. این برای مقایسه با امتحان فعلی شما مورد نیاز است و اغلب می توان آن را در یک سی دی به دست آورد.
بپرسید چه زمانی نتایج شما در دسترس خواهد بود. اگر از پزشک یا مرکز ماموگرافی خبری ندارید، نتایج را طبیعی فرض نکنید.
در ماموگرافی دیجیتال، فرآیندهای اکتساب، نمایش و ذخیره سازی تصویر از هم جدا می شوند که امکان بهینه سازی هر کدام را فراهم می کند. تشعشعات منتقل شده از طریق پستان توسط یک آشکارساز الکترونیکی جذب می شود که پاسخ آن در طیف گسترده ای از شدت ها صادق است. هنگامی که این اطلاعات ثبت شد، می توان با استفاده از تکنیک های پردازش تصویر کامپیوتری، آن ها را نمایش داد تا تنظیمات دلخواه روشنایی و کنتراست تصویر را بدون نیاز به قرار گرفتن در معرض بیشتر بیمار، نمایش دهد. در این مقاله، وضعیت فعلی هنر در فناوری ماموگرافی دیجیتال و دادههای حاصل از آزمایشهای بالینی که استفاده از این فناوری را پشتیبانی میکنند، بررسی میشود.
ماموگرافی دیجیتال و توموسنتز دیجیتالی پستان چگونه با هم مقایسه می شوند؟
طبق دستورالعمل آلبرتا، ماموگرافی روش توصیه شده برای غربالگری سرطان پستان برای جمعیت متوسط در معرض خطر است زیرا مرگ و میر ناشی از سرطان پستان را کاهش می دهد. با این حال، گاهی اوقات فشرده سازی می تواند باعث همپوشانی در بافت پستان شود که دقت تصویر را کاهش می دهد. به همین ترتیب، اگر بیمار سینه های بسیار متراکم داشته باشد، حساسیت ماموگرافی کاهش می یابد.
از طرف دیگر، توموسنتز سینه دیجیتال ممکن است به ویژه برای بیماران در معرض خطر مفید باشد. به عنوان مثال، بیش از 40٪ از زنان در کانادا، 40 ساله و بالاتر، بافت سینه متراکمی دارند که یک عامل خطر برای سرطان سینه است. به طور خاص، مشاهده تومورهای کوچکتر در میان بافت متراکم پستان در ماموگرافی دیجیتال دشوارتر است. شواهد حاکی از آن است که توموسنتز سینه دیجیتال بهتر می تواند سرطان های کوچکتر سینه را با دقت بیشتر و مثبت کاذب کمتر تشخیص دهد.
مقالات پیشنهادی :
چگونه بهترین معاینه سینه را برای خود انتخاب می کنید؟
به عنوان یک بیمار، مهمترین کاری که باید انجام دهید این است که گزینه های خود را به طور کامل با پزشک خود در میان بگذارید. تمام معاینات ماموگرافی غربالگری ما بر روی تجهیزاتی انجام می شود که دارای فناوری توموسنتز سینه دیجیتال هستند.
همچنین با طراحی ارگونومیک و ویژگی خاصی به نام فشرده سازی به کمک بیمار به راحت تر شدن ماموگرافی برای بیماران کمک می کند. پس از اینکه پستان توسط یک تکنسین به درستی قرار گرفت و فشرده سازی اولیه انجام شد، می توانید با راهنمایی یک تکنسین، از یک کنترل از راه دور بی سیم دستی استفاده کنید تا سطح فشرده سازی را با آنچه برای شما راحت است تنظیم کنید.
برخی از بیماران به دلیل فشار، ماموگرافی را ناخوشایند میدانند و بنابراین کمتر به غربالگری سرطان سینه با ماموگرافی مراجعه میکنند. فشرده سازی به کمک بیمار به بیمار این امکان را می دهد که فشار معاینه را کاهش دهد و در عین حال کیفیت تشخیصی عالی را حفظ کند. دادن مقداری کنترل به بیماران در طول معاینه می تواند به کاهش اضطراب آنها و افزایش تمایل آنها برای بازگشت کمک کند.
چگونه ماموگرام بگیرم؟
معاینات تصویربرداری پستان در شرایط عمومی ما ذکر شده است، در قسمت تصویربرداری پستان، پزشک شما به سادگی کادر مربوطه را بررسی می کند.
پزشک شما همچنین میتواند تیک «ارزیابی کامل پستان» را علامت بزند و ما بر اساس تاریخچه و تراکم سینهتان، معاینات مناسب پستان را برای شما تعیین میکنیم. هنگامی که این کادر انتخاب می شود، ممکن است هنگام انجام ماموگرافی، سونوگرافی سینه نیز دریافت کنید. تعدادی از مطالعات نشان میدهند که اولتراسوند یکی از امیدوارکنندهترین روشهای غربالگری کمکی است زیرا مزایای آن برای سینههای متراکم و هزینه و در دسترس بودن کم آن است.
ماموگرافی هنوز استاندارد طلایی برای غربالگری سرطان سینه است. با این حال، خدمات تصویربرداری پستان دیگری وجود دارد که هنگام استفاده همراه با ماموگرافی مفید هستند، مانند توموسنتز سینه دیجیتال و سونوگرافی خودکار پستان.
به عنوان مثال، توموسنتز پستان دیجیتال (DBT) نوعی ماموگرافی سه بعدی است که از صفحات تشخیص کامپیوتری استفاده می کند که چندین عکس را در یک قوس می گیرد. این تصاویر را از زوایای مختلف ارائه می دهد. فناوری دیجیتال تصاویر را ترکیب میکند، آنها را با هم اضافه میکند و قسمتهای خاصی را واضح میکند و برخی دیگر را محو میکند. این یک تصویر دقیقتر تولید میکند که بدون افزایش سطح تشعشع یا زمان اسکن، به روشنتر کردن حضور سرطانها کمک میکند.
DBT و سینه های متراکم
این سطح بالاتر از جزئیات به ویژه هنگام اسکن سینه های متراکم مهم است، زیرا هر چه بافت متراکم تر وجود داشته باشد، خطر ابتلا به سرطان سینه بیشتر است. تراکم سینه معیاری برای اندازه گیری ظاهر یا احساس سینه نیست، بلکه توصیف می کند که چگونه اشعه ایکس از بافت عبور می کند.
در ماموگرافی، بافت چربی تیره به نظر می رسد، در حالی که هر دو بافت متراکم و تومورها سفید به نظر می رسند و تمایز بین این دو را دشوار می کند. سرطانهای سفیدپوست سینه زمانی که با بافت چربی تیره احاطه شده باشند در ماموگرافی راحتتر دیده میشوند.
تصویری از ماموگرافی
در طول عمل، سینه با استفاده از یک واحد ماموگرافی اختصاصی فشرده می شود. فشرده سازی صفحه موازی ضخامت بافت سینه را یکنواخت می کند تا کیفیت تصویر را با کاهش ضخامت بافتی که اشعه ایکس باید به آن نفوذ کند، کاهش میزان تابش پراکنده (پراکندگی کیفیت تصویر را کاهش می دهد)، کاهش دوز تابش مورد نیاز، و نگه داشتن سینه ثابت (جلوگیری از تاری حرکت). در ماموگرافی غربالگری، هم تصاویر سر به پا (کرانیوکودال، CC) و هم از نمای جانبی زاویه دار (مورب میانی، MLO) از پستان گرفته می شود. ماموگرافی تشخیصی ممکن است شامل این نماها و سایر نماها، از جمله نماهای هندسی بزرگ شده و فشرده شده از ناحیه خاص مورد نظر باشد. لکه های کلسیمی دارند، بنابراین زنان از استفاده از آنها در روز معاینه خودداری می کنند. دو نوع مطالعه برای ماموگرافی وجود دارد: یکی ماموگرافی غربالگری و دیگری ماموگرافی تشخیصی. ماموگرافی غربالگری، متشکل از چهار تصویر استاندارد اشعه ایکس، سالانه بر روی بیمارانی که بدون علامت مراجعه می کنند انجام می شود. ماموگرافی های تشخیصی برای بیمارانی که علائم پستان، تغییرات یا یافته های غیرطبیعی مشاهده شده در ماموگرافی غربالگری آنها مشاهده می شود، در نظر گرفته شده است. ماموگرافی های تشخیصی همچنین بر روی بیماران دارای ایمپلنت سینه، کوچک کردن سینه و بیماران با سابقه شخصی و/یا خانوادگی سرطان پستان انجام می شود.
مقالات پیشنهادی :
ماموگرافی دیجیتال چیست؟
تشخیص زودهنگام در سرطان سینه که یکی از شایع ترین سرطان ها در زنان است بسیار مهم است. در میان روشهای غربالگری سرطان، ماموگرافی دیجیتال امکان تشخیص ندولهایی را که با دست قابل مشاهده نیستند را ممکن میسازد و امکان علامتگذاری تودهها را فراهم میکند.
ماموگرافی دیجیتال یک روش تصویربرداری است که از اشعه ایکس با دوز پایین برای غربالگری سرطان در ناحیه پستان استفاده می کند. از این نظر، ماموگرافی دیجیتال را می توان به عنوان یک عکس رادیوگرافی سینه نیز به حساب آورد. ماموگرافی دیجیتال یک دستگاه بسیار موفق در تشخیص کوچکترین توده ها و گره ها در بافت پستان است.
ماموگرافی یک جزء کلیدی در تشخیص بیماری پستان در زنان است و نقش مهمی در تشخیص زودهنگام سرطان پستان دارد. ماموگرافی غربالگری می تواند به پزشک شما در تشخیص بیماری کمک کند حتی اگر هیچ شکایت یا علامتی نداشته باشید. این می تواند تغییرات را در پستان تا دو سال قبل از اینکه بیمار یا پزشک در معاینه شناسایی کند، آشکار کند.
ماموگرافی دیجیتال که به عنوان ماموگرافی دو بعدی نیز شناخته می شود، یک تصویربرداری مخصوص محل است که از یک اشعه ایکس با دوز بسیار پایین برای تولید تصویری دقیق از بافت پستان استفاده می کند. ماموگرافی تشخیصی زمانی استفاده می شود که بیمار یک ماموگرافی غربالگری غیرطبیعی داشته باشد یا علائمی مانند توده، درد سینه یا ترشح از نوک پستان وجود داشته باشد.
در CRL Imaging، تمام تجهیزات ماموگرافی ما از فناوری دیجیتال با کیفیت بالا هستند. در حالی که ماموگرافی دیجیتال هنوز برای تولید تصویر به اشعه ایکس متکی است، می توان آن را روی یک مانیتور مشابه دوربین دیجیتال مشاهده کرد. در صورت نیاز ممکن است تصاویر روی فیلم نیز چاپ شوند.
کالج آمریکایی رادیولوژی، انجمن تصویربرداری پستان، و کالج آمریکایی متخصصان زنان و زایمان، همگی توصیه می کنند که زنان از سن 40 سالگی شروع به انجام ماموگرافی سالانه کنند. زنان در معرض خطر ممکن است از شروع زودتر سود ببرند.
درباره رویه ماموگرافی
ماموگرافی دیجیتال یک روش معمولی ساده، سریع و ایمن برای بررسی پستان از نظر هر گونه ناهنجاری است.
مقالات پیشنهادی :
آماده سازی برای ماموگرافی
قبل از برنامه ریزی برای ماموگرافی، هر گونه یافته یا مشکل جدید را با پزشک خود در میان بگذارید. بجز این مسائل ، پزشک را از انجام هرگونه عمل جراحی قبلی، مصرف هر نوع قرص و هورمون و سابقه های خانوادگی و یا حتی شخصی سرطان سینه آگاه کنید. اگر سینههایتان معمولاً در این زمان حساس هستند، ماموگرافی خود را در هفته قبل از سیکل قاعدگی برنامه ریزی نکنید. بهترین زمان برای انجام ماموگرافی هفته بعد از سیکل قاعدگی است. اگر در حال شیردهی هستید یا اخیراً شیر میدهید، توصیه میکنیم برای برنامهریزی ماموگرافی 6 ماه از زمان اتمام آن صبر کنید. در صورت وجود هرگونه احتمال بارداری، همیشه به پزشک یا تکنسین رادیولوژی خود اطلاع دهید.
در صورت امکان، لطفا ماموگرافی های قبلی را تهیه کنید تا در زمان ملاقات در دسترس ما باشد.
روز قرار ملاقات شما:
از دئودورانت، پودر تالک یا لوسیون زیر بغل یا روی سینه خود استفاده نکنید. اینها می توانند در ماموگرافی ظاهر شوند و با کلسیفیکاسیون اشتباه گرفته شوند. کلسیفیکاسیون ها لکه های کوچکی از کلسیم هستند - مانند دانه های نمک - در بافت نرم پستان که گاهی اوقات می تواند نشان دهنده وجود سرطان اولیه پستان باشد.
شما باید هر گونه علائم یا مشکل پستان را که دارید برای تکنسینی که برای شما معاینه انجام می دهد، کاملا توضیح دهید.
اگر سینه های شما به طور معمول حساس هستند، ممکن است یک ساعت قبل از معاینه از یک مسکن خفیف مانند ایبوپروفن یا استامینوفن استفاده کنید.
در طول رویه ماموگرافی
در بهترین ماموگرافی تهران و در طی ماموگرافی، یک تکنسین خبره ماموگرافی سینه شما را روی یک سکو قرار می دهد و به آرامی بافت را با یک دست و پا پلاستیکی فشرده می کند. تکنسین سینه شما را بین تصاویر تغییر مکان می دهد. تصویر های معمولی از سمت بالا به پایین و یک نمای جانبی زاویه دار می باشند. این روند برای هر پستان تکرار خواهد شد. نماهای اضافی برای بیمارانی که ایمپلنت سینه دارند لازم است. روند معاینه باید حدود پانزده دقیقه طول بکشد. می توانید کل زمان مورد نیاز برای کاغذبازی، امتحان و بررسی تصاویر را تقریباً 30 دقیقه برنامه ریزی کنید.
پیگیری های ماموگرافی
یک رادیولوژیست دارای مجوز هیئت مدیره، اسکن را تفسیر کرده و گزارشی را در عرض 24 ساعت برای پزشک ارجاع دهنده شما ارسال می کند. هرگونه یافته ای که نیاز به توجه فوری دارد، از طریق تلفن به پزشک ارجاع دهنده شما ارسال می شود. تقریباً یک هفته دیگر نامه ای از طریق پست با نتایج ماموگرافی خود دریافت خواهید کرد. در صورت نیاز به تصاویر اضافی، یکی از کارکنان ما برای برنامه ریزی نماهای اضافی تماس می گیرد.

ماموگرافی دیجیتال برای کدام گروه بیماران استفاده می شود؟
در شرایط عادی به خانمهای بالای 40 سال توصیه میشود که سالی یکبار ماموگرافی منظم انجام دهند، اما در صورت وجود سابقه خانوادگی سرطان سینه، ممکن است انجام آن در سنین پایینتر ضروری باشد.
مزایای ماموگرافی دیجیتال چیست؟
ماموگرافی دیجیتال از تابش بسیار کمتری نسبت به ماموگرافی معمولی استفاده می کند و تصاویری با وضوح بسیار بالاتر ارائه می دهد.
آیا ماموگرافی و سونوگرافی سینه یکسان هستند؟
ماموگرافی و سونوگرافی سینه یک دستگاه نیستند. در حالی که ماموگرافی یک فرآیند تصویربرداری برای دریافت تصاویر واضح تر با استفاده از اشعه ایکس است. سونوگرافی سینه روشی است که فرصتی را برای بررسی بافت پستان فراهم می کند و منجر به امواج صوتی می شود. در طول ماموگرافی مقدار کمی از اشعه قرار می گیرد، اما خطر قرار گرفتن در معرض اشعه با سونوگرافی پستان وجود ندارد.
موثرترین آزمایش در تشخیص سرطان سینه ماموگرافی است.
آیا ماموگرافی دیجیتال ضرر دارد؟
در طول ماموگرافی، مقداری فشار به سینه ها وارد می شود. این فشار در برخی افراد می تواند باعث درد قبل از قاعدگی شود. با این حال، این درد و احساس درد کوتاه مدت به مرور زمان خود به خود از بین می رود.
مقالات پیشنهادی :
قیمت ماموگرافی دیجیتال
برای دریافت اطلاعات دقیق در مورد قیمت ماموگرافی دیجیتال می توانید با مرکز تماس ما تماس بگیرید.
غربالگری سرطان سینه چگونه انجام می شود؟
غربالگری سرطان سینه با گرفتن فیلمی از پستان به نام ماموگرافی انجام می شود. ماموگرافی روشی است که با ف تصویربرداری زنان و پستان به تشخیص سرطان در مراحل اولیه کمک می کند. با این روش سعی میشود با گرفتن فیلم پستان از تمام زنان بالای یک سن جامعه، سرطان سینه در مراحل اولیه تشخیص داده شود. به این ترتیب ماموگرافی که در آن غربالگری سرطان سینه توسط ماموگرافی برای زنانی که هیچ شکایتی ندارند انجام می شود، ماموگرافی غربالگری نامیده می شود.
ماموگرافی غربالگری پرکاربردترین روش تشخیص زودهنگام سرطان پستان در جهان است.
هر چند وقت یکبار باید ماموگرافی انجام شود؟
مؤسسه سرطان آمریکا، سازمان بهداشت جهانی، انجمن رادیولوژی ترکیه توصیه می کنند که زنان بالای 40 سال هر سال ماموگرافی انجام دهند. ماموگرافی سالانه بین سنین 40 تا 70 سال توصیه می شود. در صورتی که بیمار بالای 70 سال سن داشته باشد سالی یک بار یا هر دو سال یکبار توصیه می شود، در صورتی که بیمار بیماری پیشگیری کننده از ماموگرافی نداشته باشد.
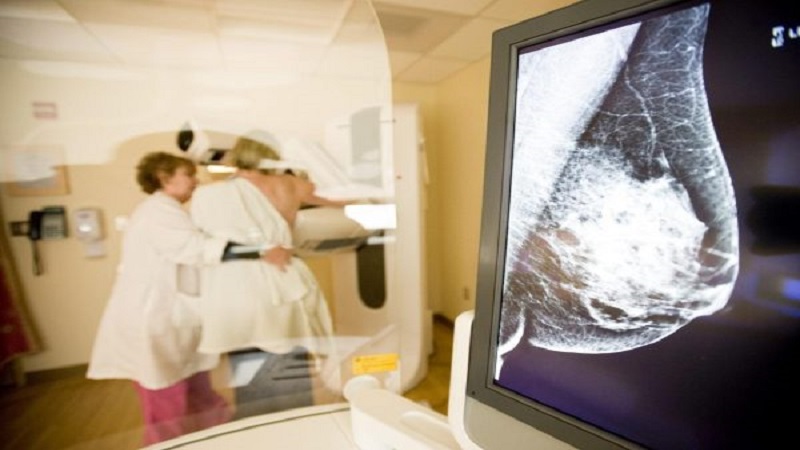
ماموگرافی چه نوع معاینه ای است؟ دارو داده می شود؟ روش دردناک؟
ماموگرافی یک فیلم اشعه ایکس ویژه پستان است که با اشعه ایکس با دوز پایین گرفته می شود. برای تشخیص ناهنجاریهایی در پستان که خیلی کوچک هستند و با معاینه قابل تشخیص نیستند، ترسیم میشود. این ارزش واقعی ماموگرافی است. زیرا به این ترتیب بیماری قبل از مرحله ای که با معاینه قابل تشخیص است تشخیص داده می شود. در طول ماموگرافی از هیچ دارویی استفاده نمی شود، هیچ تزریقی انجام نمی شود. با توجه به شرایط فرد؛ ممکن است حساسیت، به خصوص در سینه های فیبروکیستیک و نزدیک به قاعدگی وجود داشته باشد. درد با اعمال حداقل فشار بر روی این زنان کاهش می یابد.
آیا ماموگرافی دیجیتال مزایایی دارد؟
مطالعات نشان دادهاند که با دستگاههای ماموگرافی دیجیتال، میزان سرطان پستان از دست رفته در سینههای فیبروکیستیک متراکم کمتر از سیستمهای آنالوگ است.
علاوه بر این، کاهش قابل توجهی در میزان پرتو داده شده برای معاینه، به ویژه در سیستم های ماموگرافی دیجیتال کامل میدان وجود دارد.
آیا آمادگی برای ماموگرافی لازم است؟
هیچ آمادگی برای ماموگرافی لازم نیست. در طی ماموگرافی، سینه به مدت چند ثانیه به آرامی بین دو لایه فشرده می شود. به همین دلیل ماموگرافی در زمانی که سینه ها کمترین حساسیت را دارند، به خصوص برای خانم هایی که سینه های حساس دارند، توصیه می شود. هفته بعد از پایان دوره قاعدگی زمانی است که پستان ها کمترین حساسیت را دارند. بین روز قاعدگی و کیفیت تصویر ماموگرافی ارتباطی وجود ندارد.
در طول ماموگرافی از کمر به بالا برهنه است. به همین دلیل توصیه می شود هنگام آمدن به فیلمبرداری از یک لباس دو تکه استفاده کنید. به این ترتیب قسمت بالای کمر در هنگام عکسبرداری به راحتی جدا می شود. دئودورانت، پودر تالک، لوسیون نباید روی زیر بغل استفاده شود زیرا ممکن است بر روی فیلم تأثیر بگذارد.
آیا ماموگرافی همه سرطان های سینه را تشخیص می دهد؟
متاسفانه نه. ماموگرافی ممکن است برخی از سرطان های سینه را به دلیل ساختار سینه یا سرطان از دست بدهد، حتی اگر در شرایط مطلوب انجام شود.
علاوه بر ماموگرافی، سونوگرافی نیز برای کنترل سینه های فیبروکیستیک متراکم به منظور کاهش میزان نظارت استفاده می شود.
آیا سونوگرافی در پستان کاربرد دارد؟ چه زمانی و چرا سونوگرافی انجام می شود؟
ماموگرافی و سونوگرافی روش های مکمل هستند. آنها معمولاً با هم انجام می شوند، مگر در موارد خاص. سونوگرافی پستان اولین روشی است که در سنین پایین به خصوص قبل از 35 سالگی ترجیح داده می شود زیرا بافت پستان متراکم است. علاوه بر این، تمایز جامد-کیستیک (بافت نرم، وزیکول پر از مایع) ضایعه ای که در ماموگرافی دیده می شود می تواند با سونوگرافی انجام شود.
کسانی که پروتز سینه (ایمپلنت سیلیکونی) دارند برای تشخیص زودهنگام سرطان سینه باید این کار را انجام دهند؟، آیا ماموگرافی برای سیلیکون مضر است؟
در موارد پروتز سینه، روش غربالگری مانند زنان عادی ماموگرافی است. در کسانی که ایمپلنت دارند، بافت طبیعی سینه و ایمپلنت باید با سونوگرافی بررسی شود. معاینه ماموگرافی توسط افراد با تجربه به سیلیکون آسیبی نمی رساند. قبل از کشیدن باید گفت که پروتز سینه وجود دارد.

بیوپسی سینه چیست؟ چرا انجام می شود؟
در مواردی که نیاز به بیوپسی پستان باشد، نمونه بافتی از قسمتی از پستان گرفته می شود و این نمونه توسط پاتولوژیست ها با روش های میکروسکوپی بررسی می شود.
هنگامی که در ماموگرافی، سونوگرافی یا معاینه رزونانس مغناطیسی ناحیه مشکوکی در پستان تشخیص داده شد، برای فهمیدن اینکه این ناحیه مشکوک از چه نوع سلولی تشکیل شده و آیا حاوی سلول های سرطانی است یا خیر، انجام می شود. بیوپسی برای تصمیم گیری در مورد انجام عمل برای ناحیه مشکوک، نوع و عرض عمل انجام می شود.
وظیفه رادیولوژیست در بیوپسی پستان چیست؟
بیوپسی از پستان در نواحی مشکوک که در روش های تصویربرداری شناسایی شده اند انجام می شود. این نواحی مشکوک اغلب مشابهی در لمس ندارند. با راهنمایی روشهای رادیولوژیک (سونوگرافی برست ، ماموگرافی یا رزونانس مغناطیسی)، بافت کافی توسط رادیولوژیست با سوزنهای مختلف جهت معاینه پاتولوژی، بدون از دست دادن ناحیه مشکوک گرفته میشود، به نحوی که حداقل آسیب را به بیمار وارد کند. وظیفه رادیولوژیست در شرایطی که نیاز به تشخیص هیستوپاتولوژیک دارد. انتخاب و بکارگیری روش بیوپسی سینه که بیشترین اطلاعات را به پاتولوژیست می دهد کمترین ضرر را برای بیمار دارد.
مقالات پیشنهادی :
انواع روش های بیوپسی در دسترس است.
- بیوپسی آسپیراسیون با سوزن ظریف (Bx)
- هسته، Bx تراشیده شده
- Excisional Bx
- نوعی بیوپسی برش سینه با ضربه زدن با سیم است.
سینه از غدد پستانی و مجاری تشکیل شده است که شیر تولید شده در اینجا را به پستانک منتقل می کنند. تکثیر کنترل نشده سلول های پوشاننده این غدد و مجاری شیر و تکثیر مداوم آنها در قسمت های مختلف بدن سرطان سینه نامیده می شود.
سرطان سینه یکی از سرطان هایی است که بیشترین مرگ و میر را در زنان به همراه دارد. خطر ابتلا به سرطان سینه در طول زندگی یک زن حدود 1/10 است. سرطان با گذشت زمان در سینه رشد می کند. در حالی که در مراحل اولیه هیچ علامتی ایجاد نمی کند، ممکن است علائمی مانند سختی قابل لمس سینه، جمع شدن در نوک پستان یا پوست، خونریزی از نوک پستان ایجاد کند. سپس به سمت غدد لنفاوی زیر بغل در همان سمت پیش می رود و باعث بزرگ شدن این غدد می شود. در مرحله بعدی به اندام های حیاتی مانند مغز، کبد و ریه می پرد و باعث مرگ می شود.
هنگامی که تغییرات زیر مشاهده می شود، باید بدون تاخیر با پزشک مشورت شود: توده یا توده قابل لمس در سینه برای بیش از دو هفته، ضخیم شدن، تورم، تغییر رنگ پوست سینه، ضخیم شدن، قرمزی یا زخم در نوک پستان، کوچک شدن به سمت داخل. سینه یا نوک پستان، تغییر شکل، تغییر موقعیت نوک سینه ها، ترشح از نوک پستان ممکن است نشانه سرطان باشد.
میزان بروز سرطان سینه چقدر است؟
سرطان سینه ترسناک ترین مشکل سلامتی زنان در بسیاری از کشورها است. امروزه از هر هشت زن در ایالات متحده یک نفر به سرطان سینه مبتلا می شود. این نرخ در کشورهای اروپایی از هر ده زن یک نفر است. می توان اعداد مربوط به سرطان سینه را به شرح زیر فهرست کرد.
بین سال های 1950 تا 1970، 1 میلیون زن در ایالات متحده به دلیل سرطان سینه جان خود را از دست دادند. این تعداد بیشتر از تعداد افرادی است که ایالات متحده در جنگ جهانی دوم، جنگ های کره و ویتنام از دست داد. در سال 1998، 1 میلیون زن در اروپا به دلیل سرطان سینه تحت درمان قرار گرفتند. در سال 2000، 1 میلیون زن در جهان به سرطان سینه جدید مبتلا خواهند شد. هر 11 دقیقه در جهان یک زن بر اثر سرطان سینه جان خود را از دست می دهد. هر 3 دقیقه در جهان، 1 زن به سرطان سینه جدید مبتلا می شود.
آیا علت سرطان سینه شناخته شده است؟ علل شناخته شده چیست؟
در تحقیقات علمی؛ اگرچه علل متعددی مانند اثرات هورمونی، آلودگی محیطی، ویروس ها، ژنتیک (ژن BRCA) وجود دارد، اما سرطان سینه علت خاصی ندارد. اگرچه حدود 10 درصد از سرطانهای سینه به دلایل ژنتیکی رخ میدهند، اما در اکثریت قریب به اتفاق آنها هیچ دلیلی یافت نمیشود.
آیا عوامل خطری وجود دارد که باعث افزایش سرطان سینه شود، چه عواملی هستند؟
می دانیم که سرطان سینه در زنان با ویژگی های خاص شایع تر است. ما این ویژگی ها را عوامل خطر می نامیم. نمی توان گفت افرادی که این عوامل خطر را دارند قطعاً به سرطان سینه مبتلا خواهند شد. فقط می دانیم که احتمال ابتلای آنها به سرطان سینه بیشتر از کسانی است که این عوامل را ندارند. افرادی که این عوامل را ندارند نیز ممکن است به سرطان سینه مبتلا شوند. نیمی از زنان مبتلا به سرطان سینه اصلاً این عوامل خطر را ندارند. به همین دلیل، برای افرادی که فاکتورهای خطر ندارند، مهم است که معاینات منظم داشته باشند.
وجود سرطان سینه در بستگان درجه یک (مادر، خواهر و دختر) مهمترین عامل خطر است. به عنوان مثال، زنی که خواهر یا مادرش سرطان سینه داشته است، در طول زندگی خطر ابتلا به سرطان سینه از 12-14٪ (12-14٪ خطر مادام العمر برای همه زنان) به 18-20٪ است. زنان در این شرایط باید بیشتر و با دقت بیشتری پیگیری شوند، بسته به میزان خطر، تغییراتی در سن شروع غربالگری و روش های غربالگری در زنان با این وضعیت وجود دارد. زنان در این شرایط باید با رادیولوژیست یا پزشک مربوطه خود برای ترتیب برنامه غربالگری خود مشورت کنند.
زنانی که بیش از یک خویشاوند درجه یک مبتلا به سرطان سینه دارند، باید به کلینیک هایی مراجعه کنند که در آنها مشاوره ژنتیکی سرطان سینه ارائه می شود و خطر آنها محاسبه می شود. اگر خطر انتقال خانواده بالا باشد، ممکن است آزمایش ژنتیکی انجام شود.
دومین عامل مهمی که خطر ابتلا به سرطان سینه را افزایش می دهد، سن است. سن بالا یک عامل خطر مهم است. 70 درصد از زنانی که به تازگی سرطان سینه تشخیص داده شده بالای 50 سال سن دارند. به عبارت دیگر، بروز سرطان سینه در زنان بالای 50 سال 4 برابر بیشتر از زنان زیر 50 سال است.
سابقه شخصی سرطان سینه: زنانی که قبلا سرطان سینه داشته اند و تحت درمان قرار گرفته اند، 3 تا 4 برابر بیشتر از زنان عادی در معرض ابتلا به سرطان سینه دیگر هستند.
انجام بیوپسی پستان قبلا: ممکن است بیوپسی سینه به دلیل وجود توده در پستان انجام شده باشد و تومور خوش خیم تشخیص داده شده باشد. وجود برخی از تومورهای خوش خیم غیر سرطانی می تواند خطر ابتلا به سرطان را با سرعت های متفاوت افزایش دهد. این بستگی به ساختار سلولی تومور دارد. به عنوان مثال، زنانی که در نتیجه بررسی پاتولوژیک توده برداشته شده در بیوپسی (این یک تومور کاملاً خوش خیم است) هیپرپلازی آتیپیک تشخیص داده می شود، نسبت به زنان عادی نرخ رشد سرطان سینه بالاتری دارند.
سایر عوامل خطر کمتر مهم به شرح زیر است:
سن شروع اولین قاعدگی؛ شروع زودرس قاعدگی، دیر وارد شدن به یائسگی، دوره باروری را طولانی می کند. این در حالی است که زنان برای مدت طولانی تری تحت تأثیر هورمون استروژن هستند و خطر ابتلا به سرطان سینه افزایش می یابد. اگر هورمون درمانی در زنان با یائسگی زودرس استفاده نشود، خطر ابتلا به سرطان سینه به میزان قابل توجهی کاهش می یابد. خطر ابتلا به سرطان سینه در زنانی که بعد از 50 سالگی به قاعدگی ادامه می دهند، اندکی افزایش می یابد.
سابقه باروری: سن تولد اولین فرزند مهم است. میزان بروز سرطان سینه در زنانی که اولین فرزند خود را پس از 30 سالگی به دنیا آورده اند، دو برابر زنانی است که قبل از 20 سالگی به دنیا آورده اند. این خطر در زنانی که هرگز بچه ای به دنیا نیاورده اند کمی افزایش می یابد.
سطح اجتماعی-اقتصادی بالا: بروز سرطان سینه در زنان ثروتمند با سطح اجتماعی-اقتصادی بالا بیشتر است. دختران این خانواده ها زودتر رشد می کنند و از سنین پایین شروع به قاعدگی می کنند زیرا بهتر تغذیه می شوند. ضمن اینکه این بچه ها وقتی بزرگ می شوند به دلیل تحصیل و کار دیرتر ازدواج می کنند و بچه دار می شوند. بسته به این دلایل، دلایلی مانند شروع زودرس سن باروری و زایمان دیررس را می توان به عنوان دلایل برشمرد.
کسانی که هورمون درمانی با استروژن دریافت می کنند: میزان سرطان سینه در زنانی که به دلیل یائسگی به مدت طولانی (بیش از 5 سال) تحت درمان با استروژن بوده اند تا حدی افزایش می یابد. بنابراین، برای کاهش علائم یائسگی، تجویز استروژن ممکن است توصیه شود، اما باید زیر نظر پزشک انجام شود.
استفاده از قرص های ضدبارداری: اگرچه نظرات مختلفی در این مورد وجود دارد، اما ادعا می شود که خطر کمی افزایش می یابد. در زنانی که ده سال پیش مصرف قرص های ضد بارداری را متوقف کرده اند، این خطر به طور کامل از بین می رود.
مصرف الکل: زنانی که الکل زیاد می نوشند در مقایسه با زنانی که الکل مصرف نمی کنند، خطر نسبتا بیشتری دارند. خطر ابتلا به سرطان سینه در زنانی که روزانه 3 لیوان الکل با کیفیت بالا می نوشند نسبت به زنی که اصلا الکل نمی نوشند، 2 برابر بیشتر است. سیگار کشیدن: اثر قطعی سیگار نشان داده نشده است. به طور خاص، پیشنهاد شده است که مصرف زیاد گوشت های چرب و لبنیات چرب با چربی های اشباع بالا این خطر را افزایش می دهد.
آیا می توان خطر سرطان سینه را کاهش داد؟
مشاهده شده است که خطر ابتلا به سرطان سینه در زنانی که ورزش های شدید و ژیمناستیک انجام می دهند کاهش می یابد. بنابراین به همه خانم ها توصیه می شود تغذیه: بین سرطان سینه و تغذیه رابطه مهمی وجود دارد. رژیم غذایی سرشار از سبزیجات و میوه ها و پرهیز از غذاهای چرب سنگین توصیه می شود. پیشنهاد میشود که افزودن آنتیاکسیدانهایی مانند ویتامین C و بتاکاروتن به مصرف روزانه غذا، اثر محافظتی دارد. به طور خلاصه؛ کاهش چاقی، ترک مصرف الکل. با اقدامات ساده ای مانند انجام ورزش های سبک، مصرف زیاد سبزیجات و میوه ها می توان خطر ابتلا به سرطان سینه را 30 تا 40 درصد کاهش داد.
سرطان سینه در بستگان درجه یک که مهمترین عامل خطر است، خطری غیرقابل تغییر است.
آیا سرطان سینه قابل پیشگیری است؟
پزشکی هنوز سبک زندگی، دارو یا واکسنی را نمی شناسد که بتواند از سرطان سینه پیشگیری کند. با این حال، سرطان سینه زمانی که زود تشخیص داده شود یک بیماری قابل درمان است. به لطف تشخیص زودهنگام، مشکلات سرطان سینه تا حد زیادی قابل حل است. به این ترتیب می توان آسیب های ناشی از بیماری را به حداقل رساند و امید به زندگی و کیفیت را به میزان قابل توجهی افزایش داد. شناخته شده ترین و موثرترین راه حل برای تشخیص زودهنگام این است که زنان به طور منظم ماموگرافی و سایر معاینات لازم را با پیروی از برنامه غربالگری انجام دهند که بر اساس وضعیت خطر آنها تعیین می شود.
غربالگری سرطان سینه چگونه انجام می شود؟
ماموگرافی روشی است که تشخیص زودهنگام سرطان را با گرفتن عکس با اشعه ایکس از پستان امکان پذیر می کند. با این روش سعی میشود با گرفتن فیلم پستان از تمام زنان بالای یک سن جامعه، سرطان سینه در مراحل اولیه تشخیص داده شود. به این ترتیب ماموگرافی که در آن غربالگری سرطان پستان در جامعه انجام می شود، ماموگرافی غربالگری نامیده می شود.
ماموگرافی غربالگری پرکاربردترین روش تشخیص زودهنگام سرطان پستان در جهان است. توصیه می شود که هر زن بالای 40 سال باید تا سن 70 سالگی هر سال ماموگرافی انجام دهد. سونوگرافی و رزونانس مغناطیسی را می توان در موقعیت های بیمار پرخطر به اسکن اضافه کرد.
آیا سرطان سینه قابل درمان است؟
هرچه سرطان سینه زودتر تشخیص داده شود، شانس درمان بیشتر است. درمان پذیرفته شده برداشتن بافت سرطانی با جراحی است. بسته به مرحله سرطان و نوع عمل، رادیوتراپی (پرتودرمانی) و شیمی درمانی (دارو) را می توان به درمان جراحی اضافه کرد. با تشخیص زودهنگام، قدرت درمان به میزان قابل توجهی افزایش می یابد.
وقتی توده ای در سینه احساس می شود چه باید کرد؟
هنگامی که توده ای در پستان تشخیص داده می شود، باید بررسی شود که سرطان است یا بیماری دیگری. باید تاکید کرد که هر توده ای که در پستان تشخیص داده شود سرطان نیست. بنابراین، هنگامی که توده مشکوکی در پستان تشخیص داده شد، نیازی به نگرانی و وحشت نیست. هنگامی که توده ای در پستان تشخیص داده شد، لازم است با پزشک مشورت شود و معاینات بیشتر انجام شود.
آیا خودآزمایی مهم است؟ چگونه انجام می شود؟
مطالعات مختلف نشان داده است که خودآزمایی روش مناسبی برای تشخیص زودهنگام سرطان سینه نیست. با این حال، به ایجاد آگاهی درباره سرطان سینه در فرد کمک می کند. اگر خودآزمایی فرد باعث اضطراب شما شود، ممکن است این کار را نکنید. ممکن است درمان سلامت روان شما دشوارتر باشد.
زنی که به طور منظم هر ماه خود را معاینه می کند ممکن است زودتر متوجه توده ای در سینه خود شود.
برای معاینه، ایستادن عمودی مقابل آینه در محیطی روشن، بازوها در دو طرف بدن آویزان هستند. در این پوزیشن بررسی می شود که آیا اندازه و شکل سینه ها نسبت به وضعیت یک ماه قبل یکسان است و آیا تغییراتی در سطح پوست و نوک سینه ایجاد شده است یا خیر. علاوه بر این باید بررسی شود که آیا قرمزی، توده قابل لمس به خصوص در نوک پستان وجود دارد، آیا رکود وجود دارد یا فرورفتگی. سپس بازوها به سمت بالا بلند می شوند و شکل، اندازه و سطح سینه بررسی می شود.
در لمس خوابیده، پس از بلند شدن بازو از بالای سر برای صاف کردن سینه و کشش عضلات سینه، یک خط موازی عرضی از مرز زیر بغل تا نوک پستان و از استخوان سینه تا نوک سینه ترسیم می شود. هر تغییری که در بافت پستان شناسایی می شود تومور نیست. به طور معمول، بافت سینه از برجستگی های کوچک تشکیل شده است. این توده ها قبل از قاعدگی برجسته یا نامنظم می شوند. در صورت هر گونه شک باید با پزشک مشورت شود.
سرطان سینه چگونه درمان می شود؟
در سال های اخیر پیشرفت های چشمگیری در درمان سرطان سینه صورت گرفته است. بسیاری از امکانات درمانی پدید آمده است. این احتمالات بسته به مرحله ای که بیماری در آن تشخیص داده می شود، بسیار متفاوت است. هرچه این بیماری زودتر تشخیص داده شود، گزینه ها و گزینه های درمانی بیشتری در دسترس است.
درمان سرطان سینه در حال حاضر توسط تیم های متخصص انجام می شود. چنین تیمی شامل پزشکانی از شاخههای مختلف پزشکی مانند جراحان، انکولوژیستهای پزشکی، رادیولوژیستهای انکولوژیست، رادیولوژیستها، آسیبشناسان، روانشناسان، جراحان پلاستیک و فیزیوتراپیستهایی است که رشته تحصیلی آنها بهویژه بر روی سرطان پستان متمرکز است.
جراحی های انجام شده در سرطان سینه چیست؟
امروزه کاربردهای مختلفی از مداخله جراحی در درمان سرطان سینه وجود دارد. این برنامه ها اساساً به دو گروه اصلی برای محافظت از سینه بدون برداشتن و برداشتن کل سینه تقسیم می شوند. هنگامی که سرطان سینه در مراحل اولیه تشخیص داده می شود، جراحی های محافظت از سینه را می توان انجام داد که در آن سینه برداشته نمی شود. در مواردی که سرطان سینه زود تشخیص داده شود، آسیب روانی بیماری با اعمال جراحی که در آن سینه برداشته نمی شود، به حداقل می رسد. علاوه بر اینها، عمل هایی مانند بازسازی سینه با تکنیک های جراحی پلاستیک به جای سینه برداشته شده نیز وجود دارد.
آیا ترشح از نوک پستان مهم است؟
ترشحات نوک سینه با توجه به نوع ترشح اهمیت پیدا می کند. ترشحات خونی یا مخدوش مداوم (رنگ شراب قرمز) از نوک پستان ممکن است نشانه سرطان سینه باشد و باید مورد بررسی قرار گیرد. مایع زرد-سبز که هر از گاهی از نوک پستان می آید معمولاً با تغییرات فیبروکیستیک همراه است و اهمیت زیادی ندارد. در صورت وجود ترشح پستان ، با کنترل پزشک، بررسی میکروسکوپی سلول های این ترشحات و در صورت لزوم گالاکتوگرافی که مجاری شیر را نشان می دهد، انجام شود.
آیا درد سینه خطرناک است؟
درد پستان (ماستودینیا) به تنهایی برای سرطان سینه قابل توجه نیست. سرطان سینه یک بیماری موذی است و معمولاً دردی ایجاد نمی کند. شایع ترین علت درد، درد و تنش در سینه تغییرات هورمونی است. در زنان مبتلا به تغییرات فیبروکیستیک، احساس درد ناشی از تغییرات هورمونی ممکن است بارزتر باشد. به خصوص قبل از قاعدگی به دلیل افزایش هورمون ها احساس درد و تنش بیشتر می شود. به ندرت پیش می آید که سرطان سینه باعث درد شود، اما برخی از سرطان های پیشرفته سینه ممکن است درد را تجربه کنند.
بیماری فیبروکیستیک چیست؟
وضعیتی که در آن به طور مکرر پیشرفت کیستیک در پستان مشاهده می شود، که سال ها به عنوان بیماری فیبروکیستیک تعریف شده است، دیگر یک بیماری محسوب نمی شود و ساختار فیبروکیستیک نامیده می شود. ساختار فیبروکیستیک در حال حاضر یک شکل طبیعی در نظر گرفته می شود و یک حالت ذاتی است. به عبارت دیگر، این یک ویژگی ژنتیکی تعیین شده است مانند رنگ چشم شما آبی یا قهوه ای یا بلوند یا سبزه بودن شما. تقریباً در 40 تا 50 درصد زنان دیده می شود. ساختار فیبروکیستیک تعدادی ویژگی را به همراه دارد، افزایش فیبروز، توسعه کیستیک، برجستگی در مجاری شیر با سرعت های مختلف دیده می شود. ساختار فیبروکیستیک به تنهایی یک عامل خطر برای سرطان سینه نیست.

