عکس رنگی رحم چیست؟ هیستروسالپنگوگرام (HSG) یک آزمایش اشعه ایکس است. به داخل رحم و لوله های فالوپ و ناحیه اطراف آنها نگاه می کند. در صورتی که برای باردار شدن با مشکل مواجه هستید (ناباروری) ممکن است انجام شود.
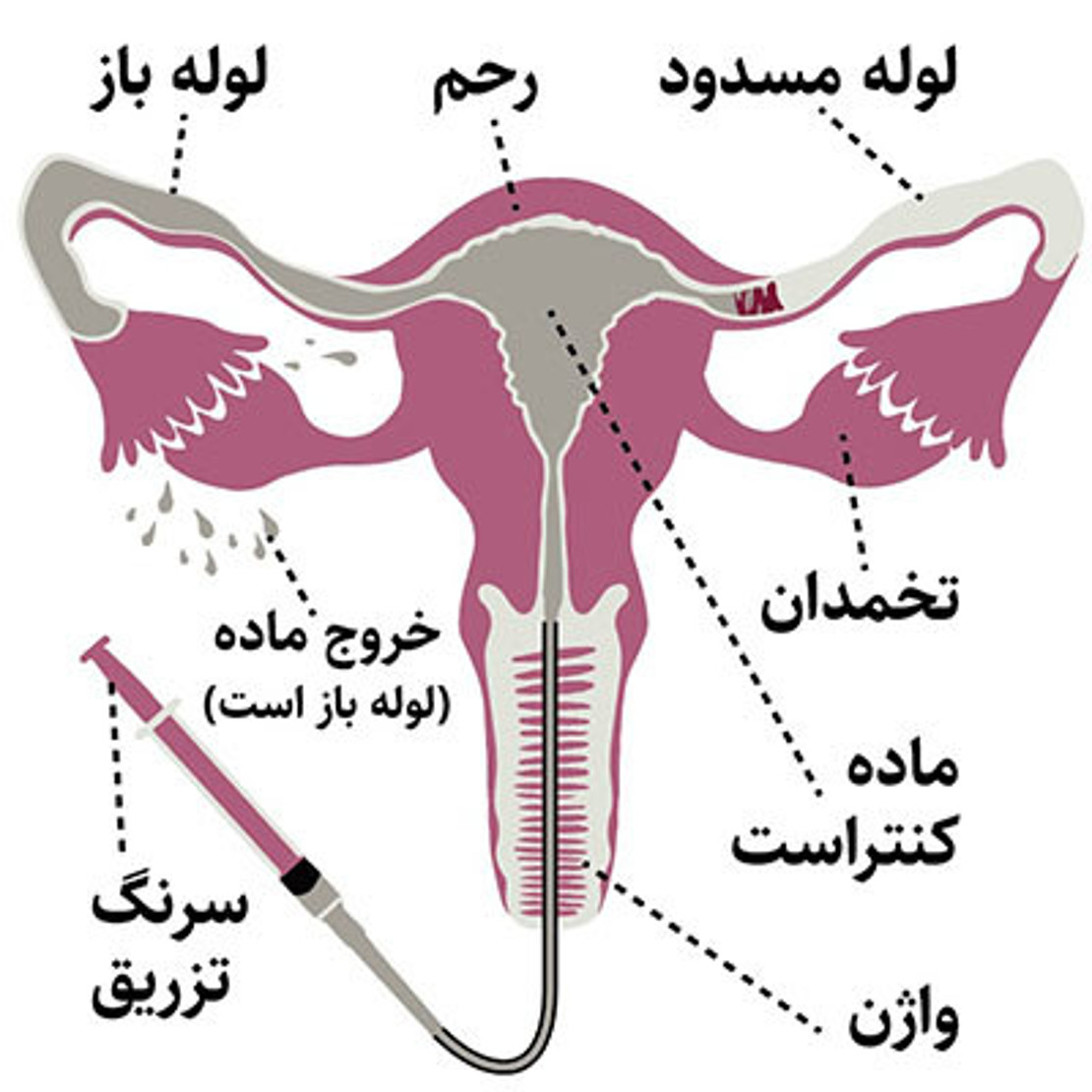
انسداد در لوله های فالوپ و یا حفره غیرطبیعی در رحم ممکن است موجب ناباروری زنان شود. مجموعه ای از اشعه ایکس یا فلوروسکوپی رنگ را دنبال می کند که در اشعه ایکس سفید به نظر می رسد، زیرا به داخل رحم و سپس به لوله ها حرکت می کند. در صورت وجود ناهنجاری در شکل رحم مشخص می شود. اگر لوله باز باشد، رنگ به تدریج آن را پر می کند. رنگ به داخل حفره لگن می ریزد، جایی که بدن آن را جذب می کند.
در طول آزمایش، یک رنگ (ماده کنتراست) از طریق یک لوله نازک قرار می گیرد. این لوله از طریق واژن وارد رحم می شود. از آنجایی که رحم و لوله های فالوپ به هم متصل هستند، رنگ به داخل لوله های فالوپ جریان می یابد. تصاویر با استفاده از پرتو ثابت اشعه ایکس (فلوروسکوپی) در حین عبور رنگ از رحم و لوله های فالوپ گرفته می شود.
برای رزرو نوبت جهت گرفتن عکس رنگی رحم با حضور کادری متخصص و با استفاده از بروزترین تجهیزات روز دنیا با ما تماس بگیرید.
تصاویر می توانند مشکلاتی مانند آسیب یا ساختار غیر طبیعی رحم یا لوله های فالوپ را نشان دهند. آنها همچنین می توانند انسدادی را نشان دهند که از حرکت تخمک از طریق لوله فالوپ به سمت رحم جلوگیری می کند. انسداد همچنین می تواند از حرکت اسپرم به لوله فالوپ و پیوستن (لقاح) تخمک جلوگیری کند. این آزمایش همچنین ممکن است مشکلاتی را در داخل رحم پیدا کند که بر باروری تأثیر می گذارد.
عکس رنگی رحم یا هیستروسالپنگوگرام (HSG) برای موارد زیر انجام می شود:
انسداد لوله فالوپ را بررسی کنید. این آزمایش ممکن است برای یافتن علت ناباروری انجام شود. عفونت، آندومتریوز ، یا حاملگی خارج رحمی قبلی ممکن است باعث زخم شدید لولههای فالوپ و مسدود شدن لولهها شود. این می تواند از بارداری جلوگیری کند. مشکلات رحم، مانند شکل یا ساختار غیر طبیعی را پیدا کند.
این آزمایش همچنین میتواند به دنبال آسیب، پولیپ، فیبروم، چسبندگی یا جسم خارجی در رحم باشد. این نوع مشکلات ممکن است باعث قاعدگیهای دردناک یا سقطهای مکرر شوند. ببینید آیا جراحی برای معکوس کردن بستن لولهها موفقیتآمیز بوده است یا خیر.
آزمایش خود را برای زمانی که پریود نمی شوید برنامه ریزی کنید. پزشک شما ممکن است پیشنهاد کند که این آزمایش بلافاصله پس از پایان قاعدگی و قبل از اینکه تخمدان شما تخمک را آزاد کند (تخمک گذاری) انجام شود. این زمان به پزشک اجازه می دهد تا داخل رحم شما را بهتر ببیند. همچنین از انجام آزمایش در زمانی که ممکن است باردار باشید اجتناب میکند.
هر گونه حساسیتی که دارید و داروهایی که مصرف میکنید به پزشک خود اطلاع دهید. پزشک به شما خواهد گفت که آیا باید قبل از انجام هر گونه مصرف دارو را متوقف کنید یا خیر. ممکن است پزشک از شما بخواهد که یک ساعت قبل از انجام آزمایش، یک داروی مسکن بدون نسخه مانند ایبوپروفن مصرف کنید. این می تواند به رفع گرفتگی و درد در طول آزمایش کمک کند. ممکن است بخواهید یک نوار بهداشتی برای پوشیدن بعد از آزمایش همراه داشته باشید. به این دلیل که ممکن است مقداری از رنگ پس از آزمایش از واژن شما نشت کند. ممکن است کمی خونریزی نیز داشته باشید. پیشنهاد میکنیم برای اطلاعات بیشتر مقاله عکس رنگی رحم را مطالعه کنید.
آیا عکس رنگی رحم درد دارد؟
به احتمال زیاد در طول آزمایش، گرفتگی هایی مانند دردهای قاعدگی را احساس خواهید کرد. میزان درد شما بستگی به این دارد که پزشک چه مشکلاتی را در طول آزمایش پیدا کرده و درمان می کند. ممکن است مطالعه عکس رنگی رحم با بی حسی در تهران برای شما مفید باشد
همیشه احتمال کمی برای آسیب به سلول ها یا بافت ها از قرار گرفتن در معرض هر گونه تشعشع وجود دارد. این می تواند شامل سطوح پایین تشعشع مورد استفاده برای این آزمایش باشد. احتمال آسیب ناشی از اشعه ایکس در مقایسه با مزایای احتمالی آزمایش معمولاً بسیار کم است.
احتمال کمی برای عفونت لگن پس از آزمایش وجود دارد. اگر پزشک فکر کند ممکن است عفونت لگنی داشته باشید، ممکن است به شما آنتی بیوتیک بدهد. احتمال آسیب یا سوراخ شدن رحم یا لوله های فالوپ در طول آزمایش کمی وجود دارد. احتمال کمی برای واکنش آلرژیک به رنگ اشعه ایکس ید وجود دارد.
برای تجسم سونوگرافی بهینه، اصول مکانیکی، فیزیکی و اولتراسونوگرافی خاصی باید درک شود. کیفیت یک تصویر در نهایت به درجه وضوح بستگی دارد. به طور کلی، هر چه نوک مبدل به هدف تصویربرداری نزدیکتر باشد، وضوح تصویر بیشتر میشود و بنابراین، تصویر واضحتر میشود. هر تلاشی باید انجام شود تا از تداخل در انتقال انرژی اولتراسونوگرافی جلوگیری شود. درک کامل آناتومی طولی (ساژیتال)، مقطعی (محوری) و کرونال لگن برای تفسیر بهینه تصویر ضروری است. در حالی که صفحات اسکن برای اسکن ترانس شکمی به طور کلاسیک به صورت ساژیتال، محوری و مایل توصیف میشوند، رویکرد ترانس واژینال صفحه اسکن کرونر اضافی را ارائه میدهد.12،13 جهت گیری دقیق برای تفسیر مناسب تصویربرداری لگن ضروری است. از آنجایی که بسیاری از تصویربرداری با استفاده از صفحات «ویژه اندام» انجام می شود، پزشک باید از جهت اسکن آگاه باشد تا به تفسیر دقیق یافته های ذکر شده روی تصویر دست یابد.
علاوه بر درک نیاز به تقریب نزدیک هدف تصویربرداری توسط مبدل، متوجه شوید که کیفیت تصویر تحت تأثیر فرکانس مبدل، فرکانس تکرار پالس و پردازش تصویر است. برای تجزیه و تحلیل عمیق تر از این اصول تصویربرداری، خواننده به متون استاندارد در سونوگرافی ارجاع داده می شود.
اسکن سونوگرافی داپلر
جهت، سرعت و تغییرپذیری جریان خون را می توان با استفاده از اصل اثر داپلر از طریق سونوگرافی ارزیابی کرد. با نمایش شیفت های فرکانس داپلر که از محاسبه اختلاف بین فرکانس ساطع شده و فرکانس پژواک های برگشتی از یک هدف متحرک حاصل می شود، شکل موج سرعت جریان ایجاد می شود. این را می توان بر حسب سرعت (بر حسب سانتی متر بر ثانیه) و با استفاده از نسبت های توصیفی که تفاوت سرعت سیستولیک و سرعت دیاستولیک را نشان می دهد، توصیف کرد.
نسبت S/D (که در برخی متون به نسبت A/B نیز گفته می شود) با تقسیم حداکثر سرعت سیستولیک بر سرعت حداقل دیاستولیک محاسبه می شود. با نزدیک شدن سرعت دیاستولیک به صفر، این رابطه کمتر دقیق می شود. برای جلوگیری از این مشکل، نسبت های دیگر نیز استفاده می شود. شاخص ضربان با تقسیم تفاوت بین سرعت سیستولیک و دیاستولیک بر میانگین سرعت ([S - D]/میانگین سرعت) محاسبه میشود. شاخص مقاومت همان شمارنده را بر سرعت سیستولیک تقسیم می کند.
سرعت جریان خون تحت تأثیر نیروی انقباضی میوکارد، قطر رگ و مقاومت پایین دست است. تفسیر شکلهای موج سرعت جریان مستلزم این است که سرعت جریان خون و حجم جریان به دلیل اثر انقباض عروق مترادف نیستند.
همانطور که بعدا به آن اشاره شد، توانایی تجسم شریان های کوچک با بازجویی داپلر رنگی، پتانسیل ارزیابی بیشتر شرایط فیزیولوژیک و پاتوفیزیولوژیک را که ممکن است در دستگاه تناسلی زنان رخ دهد، ارائه می دهد. هنگام سفارش و تفسیر مطالعات داپلر تخمدان و رحم، پزشک باید از تأثیر استروژن و پروژسترون بر شکل موج سرعت جریان خون آگاه باشد. به طور کلی، در طی مراحل تخمک گذاری و لوتئال، سرعت دیاستولیک افزایش می یابد (نسبت S/D کاهش یافته، شاخص ضربان یا شاخص مقاومت). این درک برای تفسیر صحیح شکل موج سرعت جریان خون در بیمار پیش از یائسگی ضروری است. با در نظر گرفتن این اصول، بهبود بالقوه در دقت تشخیصی در ارزیابی شرایط عملکردی و همچنین پاتولوژیک در بیمار زنان و زایمان قابل مشاهده است.
علائم فیبروم: فشار
فیبروم ها ممکن است علائم بسیار خفیفی ایجاد کنند، هیچ کدام یا علائم می توانند شدید باشند. در زنانی که علائم را احساس می کنند، این رشد رحم می تواند باعث ایجاد موارد زیر شود:
فشار روی مثانه یا راست روده
تکرر ادرار
یبوست و/یا درد رکتوم
درد پایین کمر و/یا شکم
اگر فیبرومها بسیار بزرگ شوند، میتوانند معده را متسع کنند و زن باردار به نظر برسد.
علائم فیبروم: تغییرات پریود
علائم فیبروم: تغییرات پریود
فیبروم همچنین ممکن است باعث تغییراتی در دوره قاعدگی زنان شود، از جمله:
گرفتگی و درد خفیف تا شدید
خونریزی شدیدتر، گاهی همراه با لخته شدن خون
قاعدگی طولانی تر یا مکرر
لکه بینی یا خونریزی بین پریودها
فیبروم یا اندومتریوز؟
فیبروم ها یکی از دلایل درد شدید قاعدگی هستند، اما این درد همچنین می تواند ناشی از آندومتریوز باشد. اندومتریوز زمانی اتفاق میافتد که بافت پوشش داخلی رحم در قسمتهای دیگر بدن رشد میکند - که در اینجا با رشد بیرونی رحم و مثانه نشان داده شده است. این بافت در طول قاعدگی شما تجزیه می شود و خونریزی می کند و باعث ایجاد درد در طول سیکل و بافت زخم دردناک می شود. درد فیبروم یا آندومتریوز نیز ممکن است بین پریودها رخ دهد.
چه چیزی باعث فیبروم می شود؟
علت دقیق فیبروم ناشناخته است. رشد فیبرم ها با هورمون های زنانه استروژن و پروژسترون در ارتباط هستند . مطالعات نشان داده است که زنانی که عادت ماهانه خود را در سنین پایینتر شروع میکنند، بیشتر در معرض ابتلا به فیبروم هستند. اگرچه مصرف هورمون های زنانه با فیبروم ها مرتبط است، اما استفاده از قرص های ضد بارداری اینطور نیست.
مقالات پیشنهادی :
انواع فیبروم
فیبروم های داخل دیواره، شایع ترین، در دیواره رحم رشد می کنند.
فیبروم های ساب سروزال در بخش بیرونی رحم رشد می کنند و بزرگ می شوند . وقتی بزرگتر می شوند، به دلیل اندازه یا فشار وارده به اندام های مجاور می توانند باعث درد شوند.
فیبروم های زیر مخاطی درست در زیر پوشش رحم رشد می کنند و می توانند در حفره رحم جمع شوند و منجر به خونریزی شدید و سایر عوارض جدی تر شوند.
فیبروم های ساقه دار روی ساقه های کوچک داخل یا خارج رحم رشد می کنند.
امکان داشتن بیش از یک نوع فیبروم وجود دارد.
چه کسانی فیبروم می گیرند؟
در حالی که مشخص نیست چرا زنان به فیبروم مبتلا می شوند، برخی الگوها مشاهده شده است.
آنها معمولا در سنین 30 تا 40 سالگی رخ می دهند.
در بین زنان دارای پوست سیاه بیشتر از سفید پوستان دیده می شود.
آنها سریعتر رشد می کنند و در سنین پایین در زنان سیاه پوست ظاهر می شوند.
داشتن یک عضو خانواده مبتلا به فیبروم خطر ابتلا به زن را افزایش می دهد.
اضافه وزن یا چاقی و فشار خون بالا نیز ممکن است خطر ابتلا را افزایش دهد.
عوارض: فیبروم و کم خونی
برخی از زنان مبتلا به فیبروم که خونریزی غیرعادی شدید را در طول دوره قاعدگی خود تجربه می کنند ممکن است دچار کم خونی شوند. بسیاری از موارد کم خونی ناشی از کمبود آهن ناشی از قاعدگی خفیف است و با تغییر رژیم غذایی و قرص های مکمل آهن قابل درمان است. کم خونی درمان نشده می تواند منجر به خستگی و بی حالی - و در موارد شدید، مشکلات قلبی شود.
عوارض: باردار شدن
فیبروم ها معمولاً با باروری و بارداری تداخلی ندارند. با این شرایط ، بعضی از زنان مبتلا به فیبروم عوارض بارداری و خطرات زایمان بیشتری را نسبت به دیگران تجربه می کنند. فیبروم ممکن است باعث شود نوزاد در وضعیت غیر طبیعی قرار گیرد و باعث زایمان زودرس شود. آنها همچنین ممکن است باعث درد لگن و خونریزی شدید پس از زایمان شوند که ممکن است نیاز به جراحی داشته باشد. در برخی موارد، فیبروم ها ممکن است لوله های فالوپ شما را مسدود کنند. فیبروم هایی که در امتداد دیواره داخلی رحم رشد می کنند ممکن است چسبیدن تخمک بارور شده را دشوار کند.
مقالات پیشنهادی :
بیوپسی کلیه و تشخیص بیماری های کلیوی
چه زمانی باید به پزشک مراجعه کرد
خونریزی شدید قاعدگی
دوره هایی که دردناک تر شد
تکرار در ادرار و یا ناتوانی در کنترل کردن جریان ادرار خود
تغییر در طول دوره قاعدگی شما طی سه تا شش سیکل
درد یا سنگینی مداوم جدید در قسمت تحتانی شکم یا لگن
تشخیص: معاینه و تصویربرداری
پزشک شما ممکن است فیبروم رحمی متوسط و بزرگ را در طول معاینه معمول لگن احساس کند. آزمایشهایی مانند سونوگرافی میتوانند اطلاعاتی در مورد اندازه و محل فیبرومهای دیگر نشان دهند. برای زنان مبتلا به فیبروم که در تلاش برای باردار شدن هستند، آزمایشی به نام هیستروسالپنگوگرام طرح کلی رحم و لوله های فالوپ را نشان می دهد و ممکن است ناهنجاری ها را تشخیص دهد. روشهای دیگری برای تجسم داخل رحم یا شکم نیز ممکن است مورد نیاز باشد.
درمان: داروی ضد درد
داروهای ضد درد، مانند استامینوفن، و داروهای ضد التهابی غیر استروئیدی (NSAIDs)، مانند ایبوپروفن یا ناپروکسن، می توانند به تسکین دردهای قاعدگی کمک کنند.
درمان: پیشگیری از بارداری
داروهای ضد بارداری خوراکی سطوح استروژن و پروژسترون را کنترل می کنند. این معمولاً منجر به پریودهای سبکتر میشود و میتواند برخی از دردهای مرتبط با فیبرومها مانند خونریزی شدید و گرفتگی را کاهش دهد. سایر روشهای کنترل بارداری هورمونی که ممکن است علائم فیبروم را کاهش دهند، شامل تزریق پروژسترون یا IUD آزادکننده پروژسترون است.
سایر درمان های هورمونی
داروهایی به نام آگونیست های هورمون آزاد کننده گنادوتروپین (GnRH) ممکن است با توقف پریود و کوچک شدن فیبروم ها، علائم را به طور موقت از فیبروم ها تسکین دهند. آگونیست های GnRH از تولید استروژن جلوگیری می کنند، بنابراین می توانند باعث تحلیل استخوان، گرگرفتگی و خشکی واژن شوند. پس از پایان درمان، فیبروم ها به اندازه قبلی خود باز می گردند. اینها ممکن است برای کوچک کردن فیبروم قبل از جراحی برداشتن فیبروم استفاده شوند.
درمان: آمبولیزاسیون
برای علائم خفیف تا متوسط، آمبولیزاسیون فیبروم رحمی ممکن است گزینه خوبی باشد. یک کاتتر به شریان رحمی هدایت داده می شود. سپس ذرات ریز پلاستیک یا ژلاتین در رگهای خونی که فیبروم را تغذیه میکنند، رها میشوند و به مرور زمان باعث کوچک شدن آن میشوند. آمبولیزاسیون نباید گزینه ای برای زنانی باشد که می خواهند در مقطعی پس از درمان باردار شوند.
درمان: جراحی
میومکتومی به طور معمول بزرگترین فیبروم ها را از بین می برد. این یک گزینه برای زنانی است که می خواهند هنوز بچه دار شوند. هیسترکتومی زمانی است که رحم برداشته می شود. احتمال کمی وجود دارد که آنچه تصور میشد فیبروم باشد، سرطانی به نام سارکوم رحم باشد. به همین دلیل، FDA توصیه میکند که فیبروم را قبل از برداشتن آن به بخشهای کوچک برش ندهید، فرآیندی به نام مرگ لاپاروسکوپی. ابلیشن آندومتر که برای درمان فیبروم های کوچکتر خوب است، پوشش داخلی رحم را از بین می برد، بنابراین بارداری امکان پذیر نیست.
درمان: سونوگرافی
سونوگرافی یکی از راه های از بین بردن فیبروم ها بدون آسیب رساندن به رحم است. در این درمان از امواج اولتراسوند با شدت بالا استفاده می شود که بافت فیبروم را از بین می برد. اکثر زنان پس از این روش به سرعت بهبود می یابند و می توانند در عرض 24 ساعت به فعالیت های عادی خود بازگردند. اثرات طولانی مدت آن هنوز در حال بررسی است و برای زنانی که می خواهند باردار شوند توصیه نمی شود.
مقالات پیشنهادی :
درمان فیبروم: ورزش کنید
ورزش منظم ممکن است از فیبروم جلوگیری کند. در یک مطالعه، زنانی که هفت ساعت یا بیشتر در هفته ورزش می کردند، فیبروم های کمتری نسبت به زنانی که کمتر از دو ساعت در هفته ورزش می کردند، داشتند. چاقی همچنین یک عامل خطر برای فیبروم است. بنابراین ورزش منظم می تواند به شما در حفظ وزن سالم و کاهش خطر فیبروم کمک کند.
مراقبت از کم خونی
زنان مبتلا به فیبروم که تنها از طریق رژیم غذایی آهن کافی دریافت نمی کنند ممکن است دچار کم خونی شوند، جایی که بدن گلبول های قرمز کمتری نسبت به حالت عادی دارد. علائم شامل خستگی، درد قفسه سینه و تنگی نفس است. درمان ممکن است شامل مصرف بیشتر غذاهای غنی از آهن مانند گوشت، مرغ، ماهی، سبزیجات برگدار، حبوبات و نان ها و غلات غنی شده با آهن باشد. ارائه دهنده مراقبت های بهداشتی شما همچنین ممکن است مکمل های آهن را پیشنهاد کند.
آیا عکس رنگی رحم دردناک است؟
وقتی زنی برای اولین بار از رحم عکس رنگی می گیرد، ممکن است احساس ترس کند زیرا دارد چیز جدیدی را روی خود امتحان می کند و همین ترس است که باعث می شود فکر بیش از حد او را بترساند، اما درد شدیدی وجود ندارد، فقط مقداری بسیار کمی درد وجود دارد.
زمانی که در هنگام وارد کردن لوله، مقداری گرفتگی ایجاد میشود، زن درد خفیفی را احساس میکند و این باعث درد جزئی میشود و گاهی اوقات یک بیحس کننده موضعی قرار میگیرد تا زن هیچ دردی، حتی خفیف، احساس نکند و در نتیجه در صورت درد، هر چه که باشد، بر آن غلبه خواهد شد. و از آنجایی که وجود این اشعه ها ممکن است در خانم ها ایجاد نگرانی کند، می توان گفت مزایای استفاده کردن از این اشعه ها این است که نیاز به بیهوش کردن عمومی نیست، زیرا درد شدید ایجاد نمی کنند، بلکه بی حسی موضعی کافی است و اشعه ها دقیق ترین اطلاعات را نشان می دهد.
آیا انجام دادن عکس رنگی رحم به باردار شدن خانم ها کمکی خواهد کرد؟
به احتمال زیاد بارداری بعد از تصویر رنگی از رحم بسیار زیاد است، اما هیچ مدرک علمی دال بر این اتفاق وجود ندارد، زیرا معاینه لوله فالوپ را تمیز می کند و این احتمال بارداری را 3 ماه پس از معاینه افزایش می دهد، اما اگر وجود داشته باشد یک مشکل است، بارداری ممکن است حتی پس از معاینه به تعویق بیفتد.
هزینه اشعه ایکس از رحم
گاهی اوقات خانمی برای اینکه بتواند هزینه اشعه ایکس را بپردازد می خواهد بداند هزینه اشعه ایکس چقدر است یا قیمت متوسط آن، اما همه جا بسته به نوع دستگاه و قابلیت های آن قیمت متفاوت است.
عکس رنگی رحم و قرار ملاقات آن
وقتی زنی میخواهد از رحم عکس رنگی بگیرد، باید بداند که چه تاریخی برای او مناسب است و نکات مهم را قبل از رفتن به آن پروسه بداند.
زمان عکس رنگی رحم
قرار گرفتن این عکسبرداریها بین روز چهارم و دهم پایان سیکل قاعدگی انجام میشود و این به این دلیل است که احتمال بارداری وجود دارد و این روش 5 دقیقه طول می کشد.
نکاتی قبل از رفتن به عکس رنگی رحم
بهتر است خانم ها قبل از مراجعه به پزشک این نکات را رعایت کنند از جمله:
اطمینان حاصل کنید که حاملگی وجود ندارد
گاهی اوقات ممکن است خانمی در انجام معاینه تاخیر داشته باشد، رابطه جنسی اتفاق بیفتد و بعد از آن حاملگی ایجاد شود، بنابراین بهتر است از وجود تخمک بارور شده اطمینان حاصل شود تا این مسئله برای سلامتی مادر و سلامتی جنین را تهدید کننده نباشد.
دانستن عدم وجود عفونت
اگر خانمی در قسمت لگن خود عفونت داشته باشد باید قبل از انجام دادن معاینه این موضوع را به پزشک در میان بگذارد تا مشکلی پیش نیاید و گاهی از لگن عکسبرداری می شود تا مشاهده کنند که آیا مشکلات عفونت دارد یا نه.
مصرف کردن دارو قبل از انجام معاینه
قبل از ورود به معاینه، پزشک از زن می خواهد که قبل از تکمیل معاینه، آنتی بیوتیک یا مسکن مصرف کند.
آگاهی از وجود هر گونه بیماری قبلی
در صورتی که خانمی به بیماری مبتلا باشد، دارو مصرف کند یا حساسیت خاصی به مواد ید دار داشته باشد، باید قبل از انجام معاینه، پزشک را از وضعیت خود مطلع کند.
چرا عکس رنگی رحم انجام می شود؟
عکس رنگی رحم نوعی اشعه ایکس از شکم برای اطلاع از وضعیت لوله های فالوپ است. اگر لوله های فالوپ مسدود شده باشد، ممکن است زوجین در باردار شدن مشکل داشته باشند، در موارد ناباروری باید بررسی شود که آیا لوله ها باز هستند یا خیر. همچنین برای بررسی سقط جنین ناشی از ناهنجاری های داخل رحم مانند توده های تومور، چسبندگی و فیبروم های رحمی استفاده می شود.
آیا آزمایش عکس رنگی رحم شانس بارداری را افزایش می دهد؟
گاهی اوقات زنانی که تحت این آزمایش قرار می گیرند ممکن است لوله ها را مسدود کرده باشند. اگر مسدودی لوله ها سست یا جدید باشد، این احتمال وجود دارد که بعد از آزمایش عکس رنگی رحم باز شود. در این موارد ممکن است بیمار پس از آزمایش لوله فالوپ باردار شود. آنتی بیوتیک هایی که قبل از آزمایش لوله داده می شود ممکن است به بهبود بافت عفونی کمک کند.
مقالات پیشنهادی :
آمادگی سونوگرافی دالپر واژینال
آمادگی رادیو گرافی عکس رنگی از مری
آمادگی سونوگرافی کلیه و مجاری ادراری
آیا عکس رنگی رحم می تواند لوله هایی را که مسدود شده اند را باز کند؟
لوله های مسدود شده پس از آزمایش کمتر باز می شوند. اما گاهی اوقات انسداد بافت نازک ممکن است با ریختن رنگ در لوله از بین برود. گاهی اوقات لوله ها پس از وارد کردن رنگ دچار اسپاسم می شوند. این ممکن است تصویری از انسداد هر دو لوله را نشان دهد. اما پس از یک ساعت یا بیشتر، این لوله ها شل می شوند و به عملکرد عادی می رسند.
خطرات عکس رنگی رحم چیست؟
عکس رنگی رحم یک روش نسبتاً ایمن در نظر گرفته می شود. با این حال، برخی از عوارض خفیف یا جدی ممکن است در کمتر از 1 درصد مواقع رخ دهند. با این حال، مزایای تشخیص دقیق بسیار بیشتر از خطر است. دوز موثر تشعشع برای این روش متفاوت است. در طول معاینات اشعه ایکس برای استفاده از کمترین دوز تابش ممکن و در عین حال تولید بهترین تصاویر برای ارزیابی دقت ویژه ای صورت می گیرد.
در صورت بروز یک بیماری التهابی مزمن، عفونت لگنی، یا بیماری مقاربتی درمان نشده، حتماً قبل از عمل به پزشک یا تکنسین اطلاع دهید تا از بدتر شدن عفونت جلوگیری شود.
در صورت وجود احتمال بارداری، زنان باید همیشه به پزشک یا تکنسین اشعه ایکس اطلاع دهند. برخی از عوارض جانبی تست عکس رنگی رحم عبارتند از:
شایع ترین مشکل جدی عکس رنگی رحم عفونت لگنی است. این معمولاً زمانی اتفاق میافتد که یک زن قبلاً یک بیماری لولههای رحمی (مانند عفونت قبلی کلامیدیا) داشته باشد. در موارد نادر، عفونت می تواند به لوله های فالوپ آسیب برساند یا برداشتن آنها را ضروری کند. اگر خانمی در طی 1 تا 2 روز پس از عکس رنگی رحم دچار درد فزاینده یا تب شد، باید با پزشک خود تماس بگیرد.
غش – به ندرت، برخی از زنان ممکن است در حین یا مدت کوتاهی پس از عمل دچار سبکی سر شوند و به دلیل حمله وازوواگال غش کنند.
آلرژی به ید - به ندرت، یک زن ممکن است به کنتراست ید مورد استفاده در عکس رنگی رحم حساسیت داشته باشد. اگر یک زن به ید، رنگ های کنتراست داخل وریدی یا غذاهای دریایی حساسیت دارد، باید پزشک خود را مطلع کند. زنانی که به ید حساسیت دارند باید روش HSG را بدون محلول کنتراست حاوی ید انجام دهند. اگر خانمی بعد از عمل دچار بثورات، خارش یا تورم شد، باید با پزشک خود تماس بگیرد.
لکه بینی - لکه بینی گاهی 1-2 روز بعد از عکس رنگی رحم رخ می دهد. مگر اینکه دستور دیگری داده شود، اگر خانمی بعد از عکس رنگی رحم دچار خونریزی شدید شد، باید پزشک خود را مطلع کند.
محدودیت های تست عکس رنگی رحم چیست؟
در هیستروسالپنگوگرافی داخل رحم و لوله های فالوپ را می توان دید. ناهنجاری های تخمدان ها، دیواره رحم و سایر ساختارهای لگنی ممکن است با ام آر آی یا سونوگرافی ارزیابی شوند. روش دیگر، یک روش جراحی برای مشاهده مستقیم لوله ها (لاپاراسکوپی) می تواند انجام شود که برای آزمایش لوله فالوپ دقیق تر است. علاوه بر این، لاپاراسکوپی برای تشخیص PCOS در زنان مبتلا به عدم تعادل هورمونی و مقاومت به انسولین بهتر است. در نتیجه این زنان می توانند با رعایت نکات کاهش وزن به بارداری برسند. پیروی از یک رژیم غذایی سالم با کربوهیدرات کمتر، پروتئین بدون چربی و اجتناب از چربی ترانس به زنان PCOS کمک می کند. فشار خون بالا، بیماری های قلبی، سطح قند خون بالا برخی از بیماری های مرتبط با PCOD هستند.
اگر لوله ها در هیستروسالپنگوگرافی مسدود شده باشند، مرحله بعدی چیست؟
بیماران ممکن است با لاپاراسکوپی مجدداً ارزیابی لوله ها را انجام دهند یا ممکن است به آنها پیشنهاد شود که برای IVF مراجعه کنند. لقاح آزمایشگاهی (IVF) روشی است که میتواند عملکرد لولهها را دور بزند و در مواردی که لولههای فالوپ مسدود شدهاند باردار شوند.
آیا جایگزینی برای تست عکس رنگی رحم وجود دارد؟
بسیاری از زنان از این آزمایش می ترسند زیرا باعث درد می شود و همچنین در معرض اشعه قرار می گیرد. اغلب آنها به دنبال یک آزمایش جایگزین برای ارزیابی لوله های فالوپ می گردند. لاپاراسکوپی بهترین آزمایش برای بررسی لوله های فالوپ است. می تواند وضعیت تخمدان ها، رحم و لگن را همراه با لوله ها ارزیابی کند. این یک نمای زمان واقعی از تمام اندام های لگن می دهد. اگرچه این یک آزمایش پرهزینه است و نیاز به بیهوشی دارد، اما به عنوان تست استاندارد طلایی برای عملکرد لوله در نظر گرفته می شود.
هیستروسالپنگوگرام (HSG) و سایر آزمایشات تصویربرداری باروری
هیستروسالپنگوگرام و سایر آزمایشات تصویربرداری در یک نگاه
آزمایشهای باروری که ما برای ارزیابی تصویربرداری دقیق از دستگاه تناسلی زنان استفاده میکنیم عبارتند از: هیستروسالپنگوگرام، سونوگرافی و سونوهیستروگرام.
هیستروسالپنگوگرام (HSG) یک آزمایش رایج مبتنی بر اشعه ایکس است که رحم زن را از نظر ساختار مناسب و لوله های فالوپ او را برای انسداد احتمالی ارزیابی می کند. ما برای ارزیابی اندومتریوز، کیست تخمدان، پولیپ، فیبروم، درد لگن و سایر علل ناباروری در زنان، یک سونوگرافی لگنی از اندامهای تناسلی انجام میدهیم.
سونوگرافی نمکی که به عنوان سونوهیستروگرام نیز شناخته میشود، رحم را به روشی مشابه HSG بررسی میکند، اما این تکنیک امکان تصویربرداری همزمان از کل رحم را به جای فقط حفره آن فراهم میکند و گاهی اوقات میتواند فیبرومهای رحم، پولیپها و نقایص ساختاری مادرزادی را تشخیص دهد. گاهی اوقات برای تشخیص قطعی شرایط آناتومیکی که میتواند بر درمان باروری تأثیر بگذارد، نیاز به انجام بیش از یکی از آزمایشهای تصویربرداری بالا داریم.
آزمایش HSG و سایر روش های تصویربرداری برای تشخیص ناباروری در زنان
متخصصان باروری ما ابتدا با آزمایش خون، معاینه فیزیکی و گفتگو با بیماران زن و مرد، سعی در تعیین علت ناباروری دارند. فراتر از آن، ما اغلب برای بررسی مسائل ساختاری یا بافت غیرطبیعی که ممکن است در ناباروری در زن نقش داشته باشد، به آزمایشهای پیشرفته باروری زنان تکیه میکنیم. چسبندگی لگن (بافت اسکار)، بیماری التهابی لگن (PID)، اندومتریوز، فیبروم، پولیپ رحم و لوله های فالوپ مسدود شده از عوامل شایع هستند. اما آنها را نمی توان با چشم غیر مسلح دید یا تشخیص داد. برای برخی موارد، ممکن است از روشهای کم تهاجمی مانند هیستروسکوپی و لاپاراسکوپی استفاده کنیم.
اما اشکال کمتر تهاجمی تست های تصویربرداری اغلب در آشکار کردن علل ناباروری و درد لگن در زنان بسیار موثر است. این آزمایشات اولیه باروری زنان شامل هیستروسالپنگوگرام، سونوگرافی و سونوهیستروگرام است که سونوهیستروگرام، هیستروسونوگرافی یا سونوگرافی انفوزیون سالین نیز نامیده می شود. توجه داشته باشید که هیچ آزمایش تصویربرداری واحدی برای تشخیص همه شرایط عالی نیست. در برخی موارد، برای درک کامل آناتومی باروری زنان، بیش از یک آزمایش لازم است.
مقالات پیشنهادی :
آمادگی سونو گرافی هیسترو سالپنکوگرافی
آمادگی سونو گرافی هیسترو سونو گرافی
آمادگی سونو گرافی آنومالی مرحله دوم
هیستروسالپنگوگرام چیست؟
هیستروسالپنگوگرام (HSG) یکی از رایج ترین تست های تشخیصی است که برای ارزیابی آناتومی باروری زنان انجام می شود. تعریف هیستروسالپنگوگرام از کلمات یونانی برای نوشته شده (گرم)، رحم (هیسترا) و لوله های فالوپ گرفته شده است، که پزشکان باستانی فکر می کردند شیپوری شکل هستند (سالپینکس).
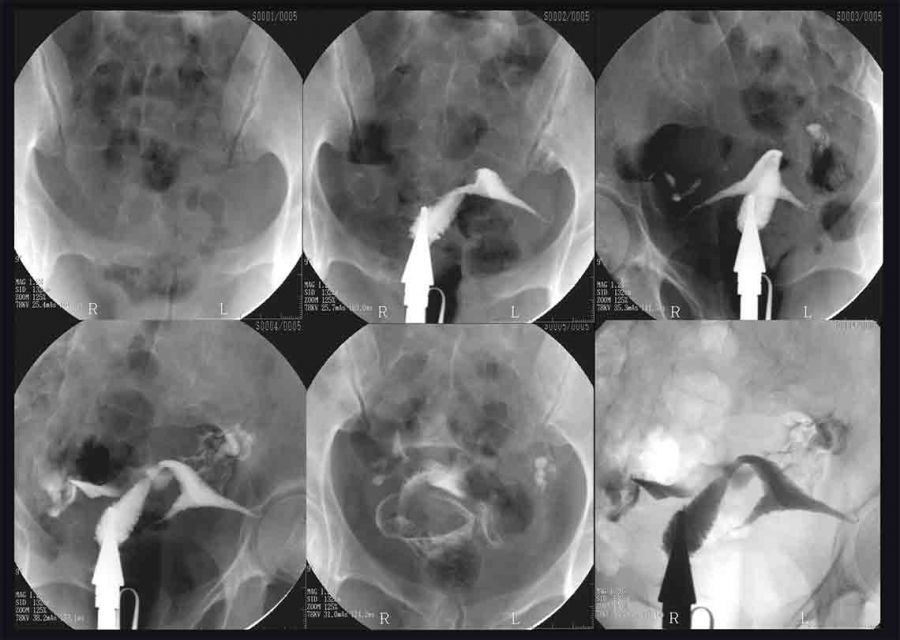
آزمایش HSG یک عکس برداری با اشعه ایکس از رحم و لوله های فالوپ است که با استفاده از رنگ کنتراست، حفره رحم و لوله های فالوپ را که ساختارهای توخالی با فضاهای بالقوه هستند، متسع می کند. اشعه ایکس معمولی رحم و لولهها را نشان نمیدهد، اما تزریق رنگ به آرامی به داخل حفره، حفره و لولهها را باز میکند و اجازه میدهد تا در عکس رادیوگرافی تصویربرداری شوند. این آزمایش برای تشخیص مسدود شدن کامل یا جزئی لوله های فالوپ استفاده می شود. همچنین نشان می دهد که آیا رحم از نظر اندازه و شکل طبیعی است یا خیر. این شرایط رحم و لوله های فالوپ می تواند بر ناباروری در زنان تأثیر بگذارد.
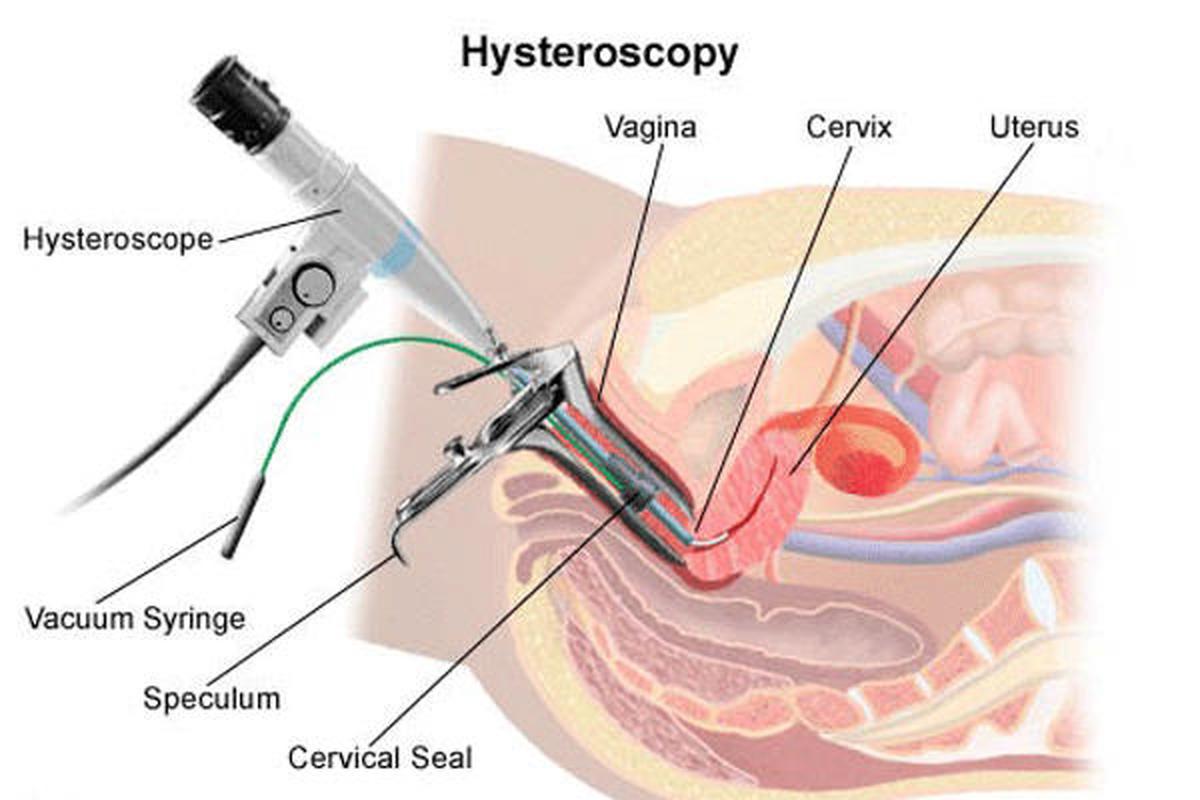
روش تست HSG
آزمایش HSG در مجموعه رادیولوژی انجام می شود. بیمار بیدار است و در واقع می تواند آزمایش را با متخصص باروری تماشا کند. پزشک یک اسپکولوم را وارد واژن میکند و سپس یک کاتتر کوچک را از طریق دهانه رحم به داخل رحم هدایت میکند. سپس نوعی رنگ موقت به نام محیط کنتراست رادیویی از طریق کاتتر فشار داده می شود تا رحم و لوله ها را پر کند که می توان آنها را روی مانیتور مشاهده کرد. این مایع اندام ها را برجسته می کند تا به وضوح روی صفحه ظاهر شوند.
تصویر به دست آمده شکل و اندازه رحم را نشان می دهد. اگر فیبروم یا پولیپ در حفره رحم وجود داشته باشد، رنگ در اطراف آنها جریان می یابد و بدین ترتیب این انسدادها مشخص می شود. HSG یک تست غربالگری خوب برای ناهنجاری های رحمی از جمله سپتوم رحم، رحم تک شاخ، رحم دو شاخ و رحم دیدلفی است.
اگر رنگ در تمام طول لوله های فالوپ جریان داشته باشد، نشان می دهد که هیچ انسدادی وجود ندارد. با این حال، اگر رنگ در هر نقطه از هر یک از لولهها متوقف شود، پزشک میتواند ببیند که لولهها به طور جزئی یا کامل بسته شدهاند که به آن بیماری لوله گفته میشود. ناباروری می تواند به این دلیل باشد که اسپرم به دلیل انسداد، نمی تواند به تخمک برای لقاح در لوله فالوپ برسد. چنین محدودیتی در لوله همچنین می تواند مانع از سفر تخم بارور شده (جنین) به رحم برای لانه گزینی و بارداری شود.
HSG ها همچنین می توانند نشان دهند که آیا بیمار در معرض خطر بیماری هایی مانند اندومتریوز است یا خیر. گاهی اوقات رنگ از طریق لوله جریان می یابد اما به جای اینکه آزادانه در سراسر لگن جریان یابد، در فضای محدود اطراف لوله می ریزد. این امر خطر چسبندگی لگن را افزایش می دهد، که می تواند در اندومتریوز دیده شود و می تواند بر باروری تأثیر بگذارد. یکی از محدودیت های آزمایش HSG این است که لایه عضلانی رحم یا تخمدان ها را مستقیماً نشان نمی دهد.
خطرات و درد هیستروسالپنگوگرام
در حین HSG ناراحتی برای بیمار وجود دارد، اما درد چندانی ندارد. اغلب پزشک مصرف یک داروی ضدالتهابی مانند ایبوپروفن را قبل از عمل توصیه می کند تا به کاهش ناراحتی ناشی از قرار دادن کاتتر و گرفتگی رحم کمک کند. در غیر این صورت بیهوشی در کار نیست. داشتن مثانه پر قبل از عمل اغلب می تواند قرار دادن کاتتر را بسیار آسان تر و کمتر دردناک کند. پری مثانه را متسع می کند، که در بسیاری از بیماران، رحم را به حالت مستقیم و نه حالت خمیده می برد. این کار گذاشتن کاتتر را آسان تر می کند.
پس از عمل، ممکن است گرفتگی رحم و در موارد بسیار نادر، عفونت احتمالی لگن وجود داشته باشد که میتواند باعث زخم لولهها شود. در صورتی که بیمار در معرض افزایش خطر عفونت لوله های رحمی باشد، آنتی بیوتیک ها تجویز می شود. تصویر HSG چیزی را نشان می دهد که اساساً سایه رحم و لوله های فالوپ بیمار است و مواقعی وجود دارد که این سایه ها ناقص هستند. در این موارد ممکن است آزمایشات تکمیلی لازم باشد.
در پایان ویزیت یک پد به بیمار داده می شود زیرا انتظار نشت مایع وجود دارد. بیمار برای ادامه فعالیت های عادی خود مشکلی ندارد اما در صورت هر گونه نگرانی بیمار می تواند با تیم مراقبت خود تماس بگیرد. سونوهیستروگرام کم خطر است و عوارض جانبی کمی دارد. ممکن است در مراحلی از عمل احساس ناراحتی کنید، اما مصرف داروهای مسکن از قبل می تواند کمک کننده باشد. احتمال کمی عفونت وجود دارد، اما ارائه دهنده شما می تواند اقداماتی را برای جلوگیری از آن انجام دهد.
سونوهیستروگرام کم خطر است و عوارض جانبی بسیار کمی دارد. احتمال عفونت بسیار کمی وجود دارد، اما ارائه دهنده شما اقداماتی را برای جلوگیری از آن انجام خواهد داد.
ممکن است در نقاطی از عمل احساس ناراحتی کنید، اما مصرف داروهای مسکن بدون نسخه (مانند تیلنول یا ایبوپروفن) یک ساعت قبل از آزمایش می تواند کمک کننده باشد.
اگر متوجه هر یک از این علائم شدید، فوراً به تیم مراقبت خود اطلاع دهید:
تب
درد شدید
تغییرات در ترشحات واژن
خونریزی بعد از آزمایش
سونوگرافی سالین (SHG) چیست؟
سونوگرافی سالین (همچنین به عنوان سونوهیستروگرام، سونوگرافی سالین، سونوهیستروگرام انفوزیون سالین، SIS یا SHG نیز نامیده میشود) یک تست باروری مهم است که در طول فرآیند تشخیصی انجام میشود تا اطمینان حاصل شود که هیچ مانع فیزیکی برای بارداری موفق وجود ندارد.
بین روزهای 5 تا 9 سیکل قاعدگی، پزشک شما SHG را برای ارزیابی دقیق شکل حفره رحم و بررسی هرگونه فیبروم، پولیپ، بافت اسکار یا سایر ناهنجاریهایی که باید قبل از شروع درمان باروری برطرف شوند، انجام میدهد.
انجام تست های تشخیصی مانند SHG بهترین شانس بارداری سالم را به شما می دهد.
در تست SHG خود چه انتظاری دارید
در طول فرآیند تست تشخیصی، در هر مرحله دستورالعملهای دقیقی به شما داده میشود و همیشه میتوانید هر سوالی که ممکن است در طول مسیر داشته باشید از پرستار خود بپرسید.
با این حال، ما می دانیم که تلاش برای پیگیری اتفاقات بعدی بسیار دشوار است. با در نظر گرفتن این موضوع، بیایید آنچه را که باید قبل، در طول و بعد از سونوهیستروگرام (SHG) انتظار داشته باشیم تا به شما کمک کند احساس آمادگی بیشتری داشته باشید.
قبل از SHG چه اتفاقی می افتد؟
پرستار یا پزشک شما در مورد زمان سونوهیستروگرام شما با شما صحبت می کند تا مطمئن شود که در زمان مناسب در طول سیکل شما انجام می شود. با این حال، اگر قبل از SHG همچنان جریان کامل (خونریزی، نه لکه بینی) دارید.
شما می توانید همانطور که معمولاً می خواهید بخورید، بنوشید و هر دارویی مصرف کنید (مگر اینکه دستور دیگری داده شود).
لباسهای راحت بپوشید تا در صورت نیاز به راحتی آن را به لباس مخصوص تعویض کنید.
توصیه می کنیم تایلنول یا ایبوپروفن را حدود یک ساعت قبل از قرار ملاقات برنامه ریزی شده خود مصرف کنید. این به کاهش هر گونه ناراحتی احتمالی که ممکن است در طول عمل احساس کنید (به عنوان مثال گرفتگی) کمک می کند.
اگر در مورد SHG خود مضطرب شدید، در گفتن تیم خود تردید نکنید! آنها می توانند والیوم را برای کمک به احساس آرامش بیشتر تجویز کنند. همه ما می خواهیم که شما در طول این فرآیند تا حد امکان راحت باشید.
وقتی به مطب می رسید، ممکن است از شما نمونه ادرار بخواهند.
شما یک فرم رضایت برای این روش را بررسی و امضا خواهید کرد.
یک دستیار پزشکی دستورالعمل های بیشتری را ارائه می دهد و به شما کمک می کند در اتاق مستقر شوید.
مقالات پیشنهادی :
آمادگی سونو گرافی داپلر بارداری
آمادگی سونو گرافی غربالگری سه ماهه دوم یا آنومالی اسکن
آمادگی سونو گرافی فیبرو اسکن کبد
در طول SHG چه اتفاقی می افتد؟
در طول سونوهیستروگرام، می توانید انتظار داشته باشید که یک ارائه دهنده (معمولاً این پزشک اصلی شما باشد) و یک دستیار پزشکی در اتاق باشد. اگر اتفاقاً یک دانشجوی پزشکی یا رزیدنت در روز SHG شما تیم ما را تحت الشعاع قرار می دهد، ممکن است از شما بپرسند که آیا شما نیز راحت هستید که آنها را در اتاق داشته باشید - که کاملاً به شما بستگی دارد.
انجام سونوهیستروگرام معمولاً حدود 15 دقیقه طول می کشد.
یک کاتتر کوچک در داخل رحم شما قرار می گیرد.
شما کاملاً بیدار خواهید بود و به پشت دراز کشیده و زانوهای خود را خم کرده اید. یک مبدل اولتراسوند باریک به آرامی وارد واژن شما می شود. این مبدل باریک با یک غلاف محافظ یکبار مصرف پوشیده شده و با ژل مخصوص پوشانده می شود.
سپس سالین استریل (آب) به آرامی از طریق کاتتر به رحم شما تزریق می شود تا تصویر واضحی از حفره رحم ارائه شود.
با ورود نمک نمک به رحم، می توانید کمی گرفتگی و ناراحتی خفیف داشته باشید.
پزشک رحم شما را از طریق سونوگرافی به دقت بررسی می کند تا ببیند آیا پولیپ، فیبروم، بافت اسکار یا سایر ناهنجاری ها وجود دارد یا خیر.
تصاویر اولتراسوند (از جمله تصاویر سه بعدی) از رحم در زمان واقعی گرفته می شود.
به محض اینکه آزمایش کامل شد، پزشک شما آن تصاویر را با شما مرور خواهد کرد.
بعد از SHG چه اتفاقی می افتد؟
پس از اتمام SHG، یک نوار بهداشتی برای گرفتن نمک باقیمانده در هنگام خروج از رحم ارائه می شود. احتمال نشت مایع وجود دارد، بنابراین در صورت مشاهده آن نگران نباشید.
مگر اینکه دستور دیگری داده شود، می توانید به فعالیت های عادی روزانه خود ادامه دهید.
سونوگرافی سالین در مقابل HSG
آزمایش دیگری که در طول فرآیند تشخیصی انجام می شود هیستروسالپنگوگرام (HSG) نام دارد. این دو روش نامهای مشابه و اهداف مشترک دارند، اما هر دو معمولاً برای ارزیابی کامل باروری ضروری هستند.
با در نظر گرفتن این موضوع، ممکن است تعجب کنید: SHG چه تفاوتی با HSG دارد؟
در حالی که سونوگرافی سالین (SHG) از طریق سونوگرافی ترانس واژینال انجام می شود، با استفاده از آب نمک استریل برای مشاهده داخل رحم، هیستروسالپنگوگرام (HSG) شامل استفاده از اشعه ایکس برای ارزیابی آناتومی رحم و لوله های فالوپ است.
HSG همچنین از یک کاتتر محکمتر با نوک بالون برای وارد کردن رنگ مبتنی بر ید به رحم استفاده میکند که میتواند این روش را نسبت به SHG ناراحتکنندهتر کند.
آیا باید SHG یا HSG خود را تکرار کنم؟
هیستروسالپنگوگرام HSG معمولاً فقط یک بار انجام می شود و بعید است که تکرار شود.
سونوگرافی سالین SHG باید هر شش ماه تکرار شود، زیرا پولیپ، فیبروم و سایر ناهنجاری های رحمی ممکن است ایجاد شود.
سوالات متداول سونوگرافی سالین
اگر قبل از قرار ملاقات خود نگرانی های طولانی مدتی دارید، به خواندن ادامه دهید تا برخی از سوالات متداول در مورد آزمایش سونوهیستروگرام سالین SHG را مرور کنید.
SHG چقدر طول می کشد؟
طول هر سونوهیستروگرام کمی متفاوت است، اما می توانید انتظار داشته باشید که خود آزمایش به طور متوسط بین 15 تا 20 دقیقه طول بکشد.
چه زمانی باید سونوهیستروگرام انجام شود؟
بهترین زمان برای انجام سونوهیستروگرام بعد از پایان قاعدگی، اما قبل از تخمک گذاری است (معمولاً در حدود روزهای 5 تا 9 سیکل شما). چرا؟ این زمانی است که پوشش رحم شما در نازک ترین حالت خود قرار دارد و به پزشک اجازه می دهد تا حفره رحم را به وضوح مشاهده کند.
آیا سونوهیستروگرام SHG دردناک است؟
ممکن است گاهی در طول SHG احساس گرفتگی یا ناراحتی خفیف داشته باشید، اما در بیشتر موارد، باید منتظر یک تجربه سریع و نسبتاً بدون درد باشید.
تفاوت سونوهیستروگرام و هیستروسکوپی چیست؟
در حالی که هیستروسکوپی و سونوهیستروگرام هر دو به پزشک اجازه می دهند که داخل رحم شما را ببیند، سونوهیستروگرام نسبت به هیستروسکوپی ارزان تر، تهاجمی تر و سریع تر است. تنها عیب سونوهیستروگرافی این است که فقط برای تشخیص قابل استفاده است. هیستروسکوپی به ارائه دهنده شما اجازه می دهد تا در صورت نیاز هر گونه پولیپ، فیبروم یا بافت اسکار را به طور همزمان حذف کند.
سونوهیستروگرام واقعا چگونه کار می کند؟
همانطور که نمک استریل به آرامی از طریق کاتتر و به رحم شما فشار داده می شود، گره اولتراسوند امواج صوتی را از طریق ژل و به بدن شما ارسال می کند. پژواک این امواج صوتی تصویر متحرکی از داخل رحم شما ایجاد می کند که پزشک شما آن را در زمان واقعی ارزیابی می کند.
چرا SHG برای بیماران باروری ضروری است؟
محلول سالین رحم را گسترش می دهد و حفره رحم را مشخص می کند که امکان ارزیابی دقیق تری را نسبت به سونوگرافی معمولی فراهم می کند. سپس پزشک شما می تواند رحم را ارزیابی کند تا مطمئن شود که محیط سالمی برای لانه گزینی و رشد جنین آماده است.
چه کسی دیگری باید سونوهیستروگرام بگیرد؟
سونوهیستروگرام می تواند ابزار مفیدی برای کسانی باشد که سعی در باردار شدن ندارند. با ارزیابی شکل و ساختار رحم، پزشک شما ممکن است قادر باشد علت علائمی مانند درد لگن و خونریزی غیرقابل توضیح را مشخص کند.
ارائه دهنده شما ممکن است سونوهیستروگرام را توصیه کند اگر:
دوره های قاعدگی شما به طور غیرعادی سنگین یا طولانی است.
شما بین دوره های منظم خود دچار خونریزی غیرمنتظره واژینال می شوید.
درد لگنی دائمی و حل نشده دارید.
دریافت یک دید جامع تر از حفره رحم به پزشک کمک می کند تا تشخیص دقیقی داشته باشد، هرگونه رشد غیرطبیعی یا مشکلات احتمالی را بررسی کند و ارزیابی کند که آیا مداخلات جراحی برای حل آنها ضروری است یا خیر.
تست باروری برای موفقیت شما ضروری است
در حالی که مواجهه با یک تقویم پر از قرار ملاقات ها و یادگیری در مورد آزمایشات مختلف درگیر در آماده شدن برای درمان باروری می تواند دلهره آور باشد، دلیل اینکه چرا تصمیم به انجام این همه تلاش می کنید را به خاطر بسپارید: به خودتان بهترین شانس ممکن برای موفقیت را بدهید.
تشخیص ناباروری
زوج هایی که برای باردار شدن تلاش می کنند ممکن است برای تشخیص ناباروری هیستروسالپنگوگرام (HSG) یا سونوهیستروگرام (SHG) پیشنهاد شود. این آزمایشات به پزشک باروری اجازه می دهد تا لوله های فالوپ و حفره رحم را تجسم کند تا ببیند آیا انسداد وجود دارد یا خیر. HSG و SHG اغلب به عنوان بخشی از یک آزمایش باروری قبل از انجام لقاح آزمایشگاهی (IVF) سفارش داده می شوند. آیا این آزمایش می تواند میزان بارداری را افزایش دهد؟
rmia HSG در مقابل SHG می تواند هیستروسالپنگوگرام یا سونوهیستروگرام نتایج IVF را بهبود بخشد.
برای اینکه جنین در لوله فالوپ حرکت کند و در رحم لانه گزینی کند، یک مسیر روشن لازم است. در صورت وجود انسداد، مانند پولیپ یا بافت اسکار، رسیدن به بارداری دشوارتر است. رحم همچنین باید پذیرای جنین باشد، که با رشد توده هایی مانند فیبروم ها که فضا را اشغال می کنند دشوارتر است. زنانی که لولههای بسته یا رشد در رحم دارند مشکل بیشتری برای باردار شدن خواهند داشت، اما مداخلات پزشکی میتواند کمک کند.
HSG در مقابل SHG
بهترین راه برای تجسم لوله ها و رحم توسط پزشک، تجویز هیستروسالپنگوگرام یا سونوهیستروگرام است. یک ماده حاجب یا رنگ در طول هیستروسالپنگوگرام به لوله ها و رحم تزریق می شود. در مرحله بعد، یک دستگاه اشعه ایکس برای تجسم ناحیه مورد استفاده قرار می گیرد و رنگ شکل لوله ها و رحم را مشخص می کند. سونوهیستروگرام به طور مشابه عمل می کند اما از آب نمک استریل و سونوگرافی برای تجسم همان ناحیه استفاده می کند. هر دو آزمایش می توانند انسداد را شناسایی کنند.
انتخاب رویکرد مناسب
از آنجایی که هر دو HSG و SHG اطلاعات یکسانی را ارائه می دهند، بسیاری از مردم فکر می کنند که روش ها قابل تعویض هستند، اما تفاوت های جزئی وجود دارد. مهم ترین تفاوت این است که HSG از اشعه ایکس استفاده می کند، بنابراین سطح پایین تشعشع وجود دارد. به همین دلیل، آزمایش معمولاً در اوایل چرخه قاعدگی قبل از امکان بارداری انجام می شود. این تضمین می کند که نوزاد در حال رشد در معرض تشعشعات قرار نمی گیرد، اگر بارداری قبل از آزمایش اتفاق افتاده باشد. تحقیقات همچنین نشان می دهد که SHG در ارزیابی نقایص رحمی حساس تر، اختصاصی تر و دقیق تر است.
بهبود نتایج IVF
تحقیقات و تجربه شخصی نشان می دهد که احتمال بارداری زنان در 3 ماه پس از آزمایش HSG یا SHG بیشتر است. اگرچه کاملاً درک نشده است، تصور این است که رنگ یا سالین لولهها و رحم را بیرون میکشد و احتمال بارداری را افزایش میدهد. ایده دیگر این است که رنگ HSG پوشش رحم را تقویت می کند و احتمال لانه گزینی جنین را افزایش می دهد. توضیح هر چه که باشد، زنانی که HSG یا SHG انجام داده اند ممکن است در مدت کوتاهی پس از اتمام آزمایش به طور طبیعی باردار شوند یا موفقیت بهتری با IVF داشته باشند. با این حال، به خاطر داشته باشید که هدف اولیه آزمایش HSG یا SHG، تشخیص مشکلات لولهها و رحم است، نه افزایش شانس بارداری.
HSG یا SHG می تواند مشکلات مهمی را که ممکن است باعث ناباروری شده یا به آن کمک کند، تشخیص دهد. برای برخی از زنان، این روش دارای مزیت اضافی است که لوله ها را بیرون می کشد و شانس بارداری را افزایش می دهد. بیماران IVF ممکن است زمانی که انتقال بلافاصله پس از تخلیه HSG یا SHG انجام شود، میزان موفقیت بالاتری را مشاهده کنند، اما تحقیقات بیشتری مورد نیاز است. بارداری با لوله های شفاف و رحم آماده پذیرش جنین امکان پذیر است.

